دارونامه؛ داروی آباتاسپت Abatacept برای درمان علائم آرتریتروماتوئید
بیماریها و راه درمان, پیشگیری بهتر از درمان, دارونامه
آباتاسپت (Abatacept) با نام تجاری اورنسیا (Orencia)
گروه دارو: سرکوبکننده سیستمایمنی
اشکال دارویی: ویال تزریقی
ویال (به انگلیسی: vial) به ظروف شیشهای کوچک گفته میشود که برای نگاهداری داروها بهصورت مایع یا پودر استفاده میشود. ویال معمولاً به شیوه عضلانی به بیمار تزریق میشود.
_ موارد مصرف آباتاسپت
یک پروتئین شبه انسانی است که مانع از حمله سیستمایمنی بدن شما به بافتهای سالم مانند مفاصل میشود و با متوقف کردن سیستمایمنی بدن از حمله به بافتهای سالم در بدن جلوگیری میکند.
سیستمایمنی بدن با عفونتهای موجود در بدن شما مبارزه میکند؛ در افراد مبتلا به اختلالات خودایمنی (مانند MS)، به اشتباه سیستمایمنی بدن سلولهای خود بهعنوان مهاجم شناسایی کرده و به آنها حمله میکند.
آباتاسپت برای درمان علائم آرتریتروماتوئید، و برای جلوگیری از آسیب مفاصل ناشی از این شرایط استفاده میشود. همچنین برای درمان آرتریت در کودکانی که حداقل ۶ سال میباشند استفاده میشود.
آباتاسپت به تنهایی یا با داروهای دیگر برای درمان آرتریتروماتوئید (مانند آرتریت ایدیوپاتیک و آرتریت پسوریازیس) استفاده میشود. داروی آباتاسپت سیستمایمنی بدن را تضعیف کرده و به این ترتیب احتمال آسیب به مفاصل سالم و درد و التهاب آنها را در بیماران مبتلا به آرتریت روماتوئید کاهش مییابد.
درمان آرتریت روماتوئید (RA) بزرگسالان متوسط تا شدید؛ به صورت مونوتراپی یا در ترکیب با سایر DMARDها استفاده میشود.
درمان آرتریت ایدیوپاتیک جوانان (JIA) متوسط تا شدید؛ به صورت مونوتراپی یا در ترکیب با Methotrexate استفاده میشود
توجه: Abatacept نباید درترکیب با Anakinra یا داروهای مهارکننده TNF استفاده شود.
_ مکانیسم اثر آباتاسپت
آباتاسپت یک مودیلاتور تحریکی انتخابی ، مانند CTLA-4، است. دارو با اتصال به CD80 و CD86 موجب مهار فعالسازی لنفوسیت T میشود و برهمکنش با CD28 را مهار میکند. نتیجه این برهمکنش مهار تحویل سیگنال تحریکی همزمان ثانویه مورد نیاز برای فعالسازی بهینه سلولهای T است. این موجب مهار فعالسازی خودایمنی سلول T میشود که در پاتوژنز آرتریتروماتوئید به اثبات رسیده است.
_ فارماکودینامیک
آباتاسپت بهعنوان یک پروتئین نوترکیب، متشکل از بخش خارج سلولی آنتیژن ۴مرتبط با لنفوسیت T سایتوتوکسیک انسانی (CTLA-4) و بخشهای اصلاح شده Fc ایمونوگلوبین g1 انسانی شناخته شده است. CTLA-4 یک پروتئین طبیعی بر روی سطح سلولهای T است که چند ساعت یا چند روز پس از فعال شدن کامل سلولهای T بیان می شود و قادر به اتصال به CD80 / 86 در سلولهای عرضه کننده آنتیژن است که دارای تمایل بیشتر نسبت به CD28 هستند. اتصال CTLA4-Ig به CD80 / 86 موجب مکانیسم فیدبک منفی و غیرفعال کردن سلول T میشود.
_ فارماکوکینتیک
نیمه عمر نهایی: ۱۳ روز
حداکثر غلظت پلاسمایی: ۲۹۵ میکروگرم در میلیلیتر
حجم توزیع: ۰٫۰۷ لیتر بر کیلوگرم
کلیرانس: ۰٫۲۲ میلیلیتر در ساعت بر کیلوگرم
_ مقدار مصرف آباتاسپت
_ بزرگسالان
آرتریت روماتوئید
انفوزیون وریدی
زیر ۶۰ کیلوگرم: ۵۰۰ میلیگرم
۶۰-۱۰۰ کیلوگرم: ۷۵۰ میلیگرم
بالای ۱۰۰ کیلوگرم: ۱۰۰۰ میلیگرم
نگهدارنده: دوز بالا هر دو هفته دوبار سپس هر ۴ هفته
تزریق زیرجلدی
تزریق زیرجلدی ممکن است با یا بدون دوز بارگیری وریدی شروع شود
دوز بارگیری وریدی: یک انفوزیون داخل وریدی تجویز کنید (دوزبندی انفوزیون وریدی مبتنی بر وزن را ببینید)
دوز نگهدارنده: ۱۲۵ میلیگرم زیرجلدی هرهفته (اولین دوز تا روز بعد از دوز بارگیری وریدی)
بیمارانی که نمیتوانند انفوزیون وریدی دریافت کنند ممکن است تزریق زیرجلدی هفتگی بدون دوزبارگیری را آغاز کنند
انتقال از وریدی به زیرجلدی: اولین دوز زیرجلدی را به جای دوز وریدی بعدی تجویز کنید
آرتریت پسوریاتیک
تزریق وریدی
زیر ۶۰ کیلوگرم: ۵۰۰ میلیگرم
۶۰-۱۰۰ کیلوگرم: ۷۵۰ میلیگرم
بالای ۱۰۰ کیلوگرم: ۱۰۰۰ میلیگرم
نگهدارنده: دوز بالا هر دو هفته دوبار سپس هر ۴ هفته
تزریق زیرجلدی
۱۲۵ میلیگرم زیرجلدی هرهفته بدون نیاز به دوز بارگیری وریدی
انتقال از وریدی به زیرجلدی: اولین دوز زیرجلدی را به جای دوز وریدی بعدی تجویز کنید
_ کودکان
آرتروز ایدیوپاتیک نوجوانان
تجویز زیرجلدی
<2 سال: ایمنی و کارایی ثابت نشده است
≥۲ سال
۱۰ تا <25 کیلوگرم: ۵۰ میلیگرم زیرجلدی یک بار در هفته
۲۵ تا ۵۰ کیلوگرم: ۸۷٫۵ میلیگرم زیرجلدی یک بار در هفته
۵۰ کیلوگرم به بالا: ۱۲۵ میلیگرم زیرجلدی یک بار در هفته
تجویز وریدی
<6 سال: ایمنی و اثربخشی مشخص نشده است
≥۶ ساله و <75 کیلوگرم: دوز بارگیری ۱۰ میلیگرم بر کیلوگرم در عرض ۳۰ دقیقه
نگهدارنده: دوز مشابه ۲ و ۴ هفته بعد از دوز بارگیری تکرار میشود سپس هر ۴ هفته
≥۷۵ کیلوگرم: مانند بزرگسالان تجویز کنید.
_ موارد منع مصرف آباتاسپت
حساسیت مفرط ، عفونت جدی فعال، همزمان با سایر آنتاگونیستهای TNF
_ عوارض جانبی آباتاسپت
عوارض جانبی نکته: درصدهای زیر به طور ثابت گزارش نشدهاند؛ بیمارانCOPD نرخ بالاتر عوارض جانبی وابسته به COPD را تجربه می کنند (حمله COPD، سرفه، دیس پنه، پنومونی، رونشی)
>۱۰%:
سیستم عصبی مرکزی: سردرد (≤۱۸%)
گوارشی: تهوع
تنفسی: نازوفارینژیت (۱۲%)، عفونت مجرای تنفسی فوقانی، سرفه (۸%)، برونشیت، پنومونی، رینیت، سینوزیت
متفرقه: عفونت (بزرگسالان ۵۴%؛ کودکان ۳۶%)، تشکیل آنتی بادی (۲% تا ۴%)
۱%-۱۰%:
قلبی عروقی: هایپرتنشن (۷%)
سیستم عصبی مرکزی: سرگیجه (۹%)، تب
درماتولوژیک: راش (۴%)
گوارشی: دیس پپسیا (۶%)، درد شکم، اسهال
ادراری تناسلی: عفونت مجرای ادراری (۶%)
موضعی: واکنش محل تزریق (۳%)
نوروماسکولار و اسکلتی: کمر درد (۷%)، درد دست و پا (۳%)
متفرقه: واکنش های وابسته به تزریق (≤۹%)، هرپس سیمپلکس، ایمونوژنسیتی (۱% تا ۲%)، آنفولانزا
>۱% (مهم یا تهدید کننده حیات): لوکمی لمفوسیتیک حاد، آنافیلاکسی، واکنش های آنافیلاکتوئید، سلولیت، حمله COPD، بدتر شدن بیماری، دایورتیکولیت، دیس پنه، فلاشینگ، هایپرسنسیتیویتی، هایپوتنشن، آسیب مفاصل، سرطان ریه، لمفوما؛ بدخیمیها (شامل مجرای صفراوی، مثانه، پستان، سرویکس، ملانوما، سندروم میلودیسپلاستیک، پروستات،کلیه، پوست، تیروئید و رحم)؛ کیست تخمدان، پروریت، پیلونفریت، رونشی، کهیر، عفونت واریسلا، واسکولیت (شامل کوتانوس واسکولیت و لوکوسیتوکلاستیک واسکولیت)، خس خس سینه، قرمزی و درد در محل تزریق ، سردرد، حالت تهوع، علائم سرماخوردگی، گرفتگی بینی
_ تداخلات دارویی آباتاسپت
اتانرسپت، اینفلیکسی ماب، توفاسینیب، واکسن سه ظرفیتی آنفولانزا، آدالیمومب، سرتولیزوماب، توسیلیزومب، تیوگوانین، آناکینرا، باریسیتینیب، آدنوویروس نوع ۴ و ۷ زنده خوراکی
اثرات متابولیسمی/ انتقالی: نامشخص
عدم استفاده همزمان:
از استفاده همزمان Abatacept با این داروها اجتناب شود: داروهای ضد TNF، BCG، Belimumab، Natalizumab، Pimecrolimus، Tacrolimus (موضعی)، واکسنها (زنده)
افزایش اثر/ سمیت:
Abatacept سطح خونی/ اثر این داروها را افزایش میدهد: Belimumab، Leflunamide، Natalizumab، واکسنها (زنده)
سطح خونی/ اثرات Abatacept با این داروها افزایش مییابد: داروهای ضد TNF، Denosumab، Pimecrolimus، Roflumilast، Tacrolimus (موضعی)، Trastuzumab
کاهش اثر:
Abatacept سطح/ اثرات این داروها را کاهش میدهد: BCG، تست پوستی Coccidioidin، Sipuleucel-T، واکسن ها (غیرفعال شده) ، واکسنها (زنده)
سطح خونی/ اثرات Abatacept با این داروها کاهش مییابد: Echinacea
تداخل با اتانول/ غذا/ ترکیبات گیاهی: از استفاده از Echinacea اجتناب کنید (زیرا خصوصیات تحریک کننده ایمنی دارد؛ رژیم درمانی را اصلاح کنید).
_ هشدارها
واکسن زنده را همزمان یا کمتر از ۳ ماه پس از قطع مصرف تجویز نکنید.
خطر بیشتر برای عفونتهای جدی، اگر عفونتهای جدی ایجاد شد درمان متوقف شود.
قبل از شروع درمان سل نهفته را بررسی کنید.ایمنی در بیماران مبتلا به سل ناشناخته است.
بیماران قبل از شروع درمان باید همه ایمنسازیهای لازم را داشته باشند.
افزایش خطر ابتلا به لنفوم و سرطان ریه گزارش شده است؛ اهمیت آن ناشناخته است؛ افزایش خطر ابتلا به لنفوم با آرتریتروماتوئید مرتبط است.
در بیماران مبتلا به COPD احتیاط کنید، تشدید ممکن است رخ دهد
بیشترین شیوع عفونت و بدخیمی در سالمندان گزارش شده است. با احتیاط استفاده کنید.
_ نکات قابل توصیه
بطری دارو را تکان ندهید تا دارو از بین نرود. دوز خود را فقط زمانی آماده کنید که می خواهید تزریق کنید. اگر دارو تغییر رنگ داده یا ذراتی در آن وجود دارد، از دارو استفاده نکنید.
هر بطری یکبار مصرف یا سرنگ از پیش پر شده این دارو تنها برای یک بار استفاده است. پس از استفاده، باقی مانده دارو را دور بریزید.
اگر به جراحی نیاز دارید، به جراحتان بگوئید که از آباتاسپت استفاده میکنید.
اگر شما تا کنون هپاتیت B داشته اید، آباتاسپت میتواند موجب عود یا بدتر شدن شود. شما در طول درمان و چند ماه پس از اینکه شما این دارو را متوقف کردید، به آزمایشهای مکرر خون برای ارزیابی عملکرد کبد نیاز خواهید داشت.
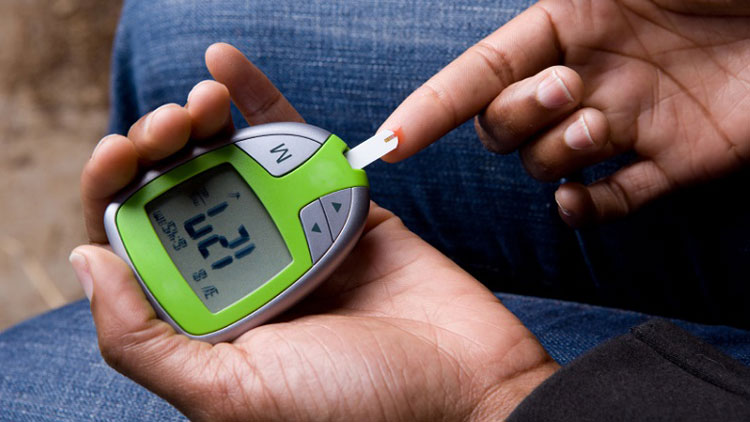
این دارو میتواند نتایج کاذبی در آزمایشهای گلوکز خون ایجاد کند و قندخون را بالا نشان دهد. اگر دیابت دارید، با پزشک خود در مورد بهترین روش بررسی کردن قند خون خود را در هنگام استفاده از آباتاسپت صحبت کنید.
اختلالات خودایمنی اغلب با ترکیبی از داروهای مختلف درمان میشود. طبق دستور پزشک، از تمام داروها استفاده کنید. دوز و یا داروهای خود را بدون تجویز پزشک خود تغییر ندهید.
آباتاسپت را در یخچال نگهداری کنید. منجمد نکنید.دارو را در بسته اصلی برای محافظت از نور نگهداری کنید. در صورتی که تاریخ انقضاء برچسب دارو گذشت، از آباتاسپت استفاده نکنید.
اگر شما نیاز به حمل و نقل دارو دارید، سرنگ را در یک کولر با بسته یخ قرار دهید.
آباتاسپت که با یک حلال مخلوط شده است ممکن است در یخچال یا دمای اتاق نگهداری شود و ظرف ۲۴ ساعت استفاده شود.
_ مصرف در بارداری
گروه N ( طبقهبندی نشده )
_ شرایط نگهداری از داروی Abatacept
دارو را از دسترس کودکان دور نگه دارید.
دارو را در جایی خشک و خنک و به دور از گرما و تابش نور مستقیم نگه دارید.
منابع:
۲- rpsi.ir
*مطالب مرتبط:
_درمان سلولهای بنیادی امیدی برای بیماران آرتریت روماتوئید ایجاد میکند
_همه چیز درباره آرتروز
_بیماری روماتیسم ریه؛ ارتباط بیماری ریه با آرتریتروماتوئید
_تشخیص محل دقیق درد بیماران مبتلا به آرتریت ممکن شد
_آیا باکتریهای روده میتوانند درد مفصلی را ایجاد کند؟
_خوردنیهای مضر برای استخوانها
_غیرتشخیصی: آیا بیماریهای روماتیسیمی و عضلانی-اسکلتی مالیاتدهندگان اروپایی را تحت فشار قرار میدهد؟
_با بستن برگ کلم به پاها درد مفاصل، آرتروز، التهاب و تورم را کاهش دهید
_داروهای گیاهی مناسب برای روماتیسم نوع AS