بیماریها و راه درمان, پیشگیری بهتر از درمان, سوال و پاسخ, بهداشت بانوان , تغذیه سالم
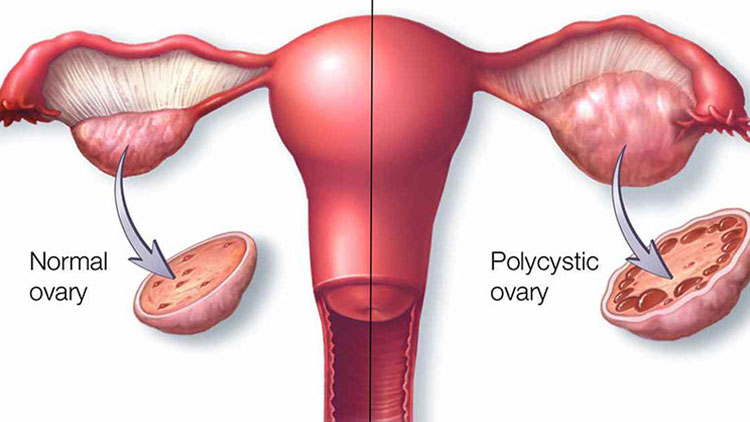
سَندرُم تُخمدان پُلیکیستیک یا نشانگان تخمدان پُرکیستی( Polycystic ovary syndromeیا PCOS) شایعترین اختلالات غدد درونریز (آندوکرینوپاتی) در زنان و شایعترین علت نازایی ناشی از عدم تخمکگذاری میباشد.
نامگذاری این سندرم به دلیل وجود تخمدانهای بزرگ محتوی تعداد زیادی کیست کوچک (در اغلب زنان مبتلا و نه در همه) است که در لایه بیرونی هر تخمدان قرار گرفتهاست.
زنان مبتلا به این بیماری علایم شایعی مانند اختلالات قاعدگی (به خصوص خونروش گاهگاهی (الیگومنوره))، علایم هیپرآندروژنیسم مانند پرمویی (هیرسوتیسم) و آکنه، ریزش مو و نازایی دارند. بیماران در معرض عوارض جدی مانند افزایش خطر سرطان آندومتر و پستان، دیسلیپیدمی، هیپرتانسیون، بیماریهای قلبی وعروقی و دیابت میباشند. شیوع چاقی و دیسلیپیدمی در مبتلایان به PCOS بیشتر از زنان سالم میباشد. ۴۰ درصد زنان مبتلا، دچار چاقی مفرط و ۷۵ درصدشان نازا میباشند.
این بیماری تقریباً در ۶ تا ۱۰ درصد همه زنانی که در سنین باروری میباشند دیده میشود. علت بیماری مزبور مشخص نیست اما محققان بر این باورند که عوامل ارثی و دیابت در ظهور آن نقش دارند.
قاعدگیهای نا منظم، رشد موهای زاید، جوشهای پوستی (آکنه) و چاقی در زنان مبتلا به سندرم تخمدان پلی کیستیک مشاهده میشود. این عارضه میتواند در نوجوانی با دورههای قاعدگی نامنظم مشخص گردد یا اینکه بعدها به دنبال افزایش وزن یا مشکل در باروری تشخیص داده شود.
علت دقیق سندرم تخمدان پلی کیستیک هنوز ناشناخته است. زنان مبتلا ممکن است به دلیل مشکلات بوجود آمده در تخمک گذاری، برای باردار شدن با مشکل مواجه شوند. تشخیص زودهنگام و شروع درمان میتواند به پیشگیری عوارض طولانی مدت آن مثل دیابت نوع ۲، بیماریهای قلبی و سکته کمک کند.
اگرچه بیشتر زنان مبتلا به این بیماری دارای تخمدانهای پلی کیستیک هستند، برخی از زنان، این کیست های چندگانه را ندارند. به این سندرم همچنین سندرم اشتین لونتال نیز گفته میشود.
_ علت بیماری سندرم تخمدان پلی کیستیک چیست؟
دلیل اصلی سندرم تخمدان پلی کیستیک هنوز مشخص نشده است. شواهدی در رابطه با ارثی بودن این سندرم وجود دارد اگرچه هنوز هیچ جهش ژنتیکی مشخصی به عنوان علت این بیماری شناسایی نشده است. نشان داده شده است که تخمدانهای زنان مبتلا به این بیماری میزان زیادی هورمون مردانه یا آندروژن تولید میکنند که منجر به نامنظمی چرخه قاعدگی و ناباروری میشود.
چرخههای نرمال باروری توسط تغییرات ایجاد شده در سطوح هورمونهای تولید شده توسط هیپوفیز در مغز و تخمدانهای شما تنظیم میگردد. هیپوفیز هورمونهای محرک فولیکول و هورمون سازنده جسم زرد را ترشح میکند که این دو هورمون رشد و آزاد سازی تخمک در تخمدانها را کنترل میکنند. در طول چرخه یکماهه، تخمک گذاری تقریباً دو هفته قبل از قاعدگی رخ میدهد.
تخمدانهای شما هورمونهای استروژن و پروژسترون را ترشح میکنند که دیواره رحم را برای دریافت تخم بارور آماده میسازند. همچنین تخمدانها تولید هورمونهای مردانه (آندروژنها) مثل تستوسترون را نیز برعهده دارند.
اگر بعد از تخمک گذاری بارداری رخ ندهد، ترشح استروژن و پروژسترون کاهش مییابد و دیواره رحم در طول قاعدگی ریزش میکند.
در سندرم تخمدان پلی کیستیک، ممکن است هیپوفیز مقادیر بالای هورمون سازنده جسم زرد ترشح کند و تخمدانها مقادیر بالای آندروژنها را تولید نمایند. این امر چرخه نرمال قاعدگی را مختل میسازد و میتواند سبب ناباروری، پرمویی بدن و آکنه گردد.
اگرچه دانشمندان علت وقوع سندرم تخمدان پلی کیستیک را نمیدانند ولی عوامل زیر میتوانند در این میان نقش داشته باشند:
_ انسولین بالا:
انسولین هورمونی است که توسط پانکراس تولید میشود و به سلولهای بدن اجازه میدهدکه از قند (گلوکز) استفاده کنند. قند منبع اولیه انرژی بدن است. اگر شما دچار مقاومت به انسولین باشید، توانایی بدن برای مصرف بهینه انسولین مختل میگردد و پانکراس شما برای مهیا کردن گلوکز مورد نیاز سلولها، انسولین بیشتری ترشح میکند. تصور میشود که انسولین بالا، سبب افزایش ساخت آندروژنها در تخمدانها میگردد.
_ درجههای پایین التهاب:
گلبولهای سفید خون در طی فرایند التهاب، برای مبارزه با عفونت مادهای را ترشح میکنند. استفاده از بعضی از غذاهای خاص در افراد مستعد میتواند سبب ایجاد پاسخ التهابی گردد. در این شرایط گلبولهای سفید مادهای را تولید میکنند که میتواند سبب مقاوت به انسولین و تجمع کلسترول در رگهای خونی شود. (آترواسکلروز). آترواسکلروز موجب بیماریهای قلبی میگردد. تحقیقات نشان میدهد که زنان مبتلا به PCOS، درجات پایین التهاب دارند.
_ وراثت:
اگر خواهر یا مادر شما PCOS داشته باشد، احتمال اینکه شما نیز به آن مبتلا شوید بالاست. محققان به دنبال امکان ارتباط ژنهای جهش یافته با PCOS هستند.
_ رشد غیرنرمال جنینی:
تحقیقات جدید نشان میدهد که مواجهه زیاد با هورمونهای مردانه (آندروژنها) در طول دوره جنینی میتواند ژنهای نرمال را بهطور همیشگی از عمل طبیعی خود بازدارد. (پروسهای که به نام بیان ژن نامیده میشود). به این ترتیب ممکن است الگوی مردانه گسترش چربیها در شکم که ریسک مقاوت به انسولین و درجات پایین التهاب را افزایش میدهد، رخ دهد. تحقیقات برای یافتن این موضوع که این فاکتورها تا چه حد به ایجاد PCOS کمک خواهد کرد، ادامه دارند.
_ علائم ابتلا به بیماری سندرم تخمدان پلی کیستیک چه هستند؟
در زنان مختلف ممکن است همه این علائم یا تنها چند تا از آنها وجود داشته باشند.
علائم سندرم تخمدان پلی کیستیک اغلب بلافاصله بعد از اولین دوره قاعدگی شروع میشود. در پارهای از موارد نیز در سالهای بعدی باروری، به دلیل افزایش تدریجی وزن رخ میدهد. علائم آن از فردی به فرد دیگر متفاوت است (هم از لحاظ شدت و هم از لحاظ نوع آن). پزشک شما برای تشخیص به دنبال حداقل دو نشانه از نشانههای زیر است:
_ قاعدگیهای نامنظم:
این امر یکی از شایعترین مشخصات این بیماری است.
منظور از قاعدگیهای غیر معمول، فاصله بیش از ۳۵ روز بین دو قاعدگی، کمتر از ۸ دوره قاعدگی در یک سال، عدم قاعدگی برای ۴ ماه یا بیشتر و وقوع قاعدگی با تأخیر که ممکن است همراه با خونریزی خیلی کم یا شدید باشد، است.
_ افزایش آندروژنها یا هورمونهای مردانه:
سطوح بالای هورمونهای مردانه (آندروژنها) میتواند سبب ایجاد علائم ظاهری مثل رشد موهای زاید در صورت و بدن (هیرسوتیسم)، ایجاد آکنه در بزرگسالی یا آکنههای شدید در نوجوانی و طاسی با الگوی مردانه شود. علائم ناشی از آندروژن بالا میتواند بر اساس نژاد فرد متفاوت باشد. پس شما بسته به زمینه نژادی ممکن است این علائم را نشان دهید یا خیر. مثلاً زنان نژاد آسیایی یا اروپای شمالی ممکن است تظاهرات متفاوت را بروز دهند. آکنه، شوره سر، رویش موهای ضخیم روی ناحیه انگشتان و شکم و…
_ تخمدانهای پلی کیستیک:
با کمک سونوگرافی میتوان تخمدانهای بزرگ حاوی تعداد زیادی کیست کوچک را مشخص کرد. اما برخلاف آنچه از نام آن پیداست، تنها با وجود تخمدانهای پلی کیستیک نمیتوان تشخیص قطعی داد.
برای تشخیص قطعی سندرم تخمدان پلی کیستیک وجود دورههای قاعدگی نامنظم یا علائم ناشی از میزان آندروژن بالا نیز لازم است. ممکن است برخی از زنان با وجود تخمدانهای پلی کیستیک در سونوگرافی به سندرم تخمدان پلی کیستیک مبتلا نباشند. از طرف دیگر نیز ممکن است در بعضی از افراد مبتلا به این سندرم، تخمدانها در سونوگرافی طبیعی باشند.
_ از جمله علائم دیگر سندروم تخمدان پلی کیستیک میتوان به موارد زیر اشاره کرد:
ایجاد مشکلاتی برای باردار شدن
چاقی (۴۰ تا ۵۰ درصد خانمهای مبتلا به این سندرم دچار چاقی میشوند)
آکنه
رویش مو در منطقه ریش، پشت لب، خط ریش، قفسه سینه، منطقه اطراف نوک سینهها یا قسمت تحتانی شکم در طول خط وسط
پوست تیره و ضخیم در ناحیه زیر بغل (گاهی ظاهری مخملی پیدا میکند)
افزایش فشار خون، افزایش قند خون یا مشکلاتی در کلسترول
_ مشکلات ناشی از سندرم تخمدان پلی کیستیک چیست؟
۱- ناباروری: سندرم تخمدان پلی کیستیک شایعترین دلیل ناباروری در زنان محسوب میشود. زنان مبتلا به PCOS به دلیل کمبود تخمکگذاری، معمولا در باردار شدن با مشکل روبرو هستند.
۲- دیابت: اختلال عدم تحمل گلوکز، مقاومت به انسولین و افزایش قندخون میتواند در تقریباً یک سوم زنان مبتلا به سندرم تخمدان پلی کیستیک با وزن طبیعی و اضافه وزن رخ دهد. خطر ابتلا به دیابت نوع دوم در زنان مبتلا به PCOS به مراتب بالاتر است.
۳- بیماریهای قلبی: خانمهای چاقی که مبتلا به سندرم تخمدان پلی کیستیک هستند و تواماً مقاومت به انسولین دارند در خطر بیشتر ابتلا به بیماری تنگ شدن عروق کرونر قلب هستند.
۴- بیماری وقفه تنفسی در خواب (آپنه): در افراد مبتلا به این اختلال زمانهای کوتاه توقف تنفسی حین خواب وجود دارد. ابتلا به مشکل موجب خستگی و خواب هنگام روز، افزایش ریسک بیماریهای قلبی و خصوصاً فشار خون بالا میشود. وقفه تنفسی حین خواب تا ۳۰ درصد در خانمها مبتلا به PCOS بیشتر است.
_ عوارض تنبلی تخمدان
وجود PCOS میتواند احتمال ایجاد مواردی را که در پایین ذکر شده افزایش دهد به خصوص اگر همراه با چاقی باشد:
* دیابت نوع ۲
* فشار خون بالا
* کلسترول غیر نرمال، تری گلیسرید بالا یا کاهش لیپوپروتئین با چگالی بالا (HDL) یا همان کلسترول خوب.
* سطح بالای پروتئین C- reactive. یکی از شاخصهای بیماریهای قلبی.
* سندرم متابولیک، مجموعهای از علایم و نشانهها که سبب ریسک بالای ابتلا به بیماریهای قلبی میشوند.
* کبد چرب غیر الکلی (التهاب شدید کبد که به علت تجمع چربی در آن رخ میدهد)
* قطع تنفس در خواب
* خونریزیهای غیرمعمول رحمی
* سرطان دیواره رحم (سرطان آندومتر) که به دلیل مواجه مکرر با مقادیر بالای استروژن ایجاد میشود.
* دیابت بارداری یا فشار خون بالای بارداری
_ آزمایشهای تشخیصی
تست اختصاصی ای برای تشخیص قطعی سندرم تخمدان پلی کیستیک وجود ندارد. تشخیص بر مبنای رد موارد دیگر است. یعنی پزشک تمامی علائم و نشانههای شما را بررسی کرده و سپس سایر احتمالات را رد میکند.
در طی این پروسه، پزشک شما بسیاری از عوامل را در نظر میگیرد:
سابقه پزشکی: پزشکتان ممکن است سوالاتی در مورد دورههای قاعدگی، تغییرات وزن و سایر علائم شما بپرسد.
معاینه: پزشک میتواند اطلاعات کلیدی ای را ثبت کند مثل قد، وزن و فشار خون. علاوه بر آن معاینات لگنی نیز میتواند اطلاعات مفیدی را در اختیار پزشک قرار دهد.
آزمایش خون: خون شما برای بررسی سطح بعضی از هورمونها برای تعیین علت اختلالات در قاعدگی یا آندروژن بالا، گرفته میشود. آزمایشهای دیگر خون شامل تست کلسترول و تری گلیسرید ناشتا و تست تحمل گلوکز است. در تست تحمل گلوکز میزان قند خون در حالت ناشتا و بعد از مصرف نوشیدنی حاوی گلوکز بررسی میگردد.
سونوگرافی لگنی: اولتراسوند لگن میتواند ظاهر تخمدانها و ضخامت دیواره رحم را نشان دهد. در طول این آزمایش، شما بر روی تخت یا میز آزمایش دراز کشیده و دستگاهی شبیه قلمدر واژن شما قرار میگیرد.
_ روشهای درمانی و داروها
_ چه زمانی باید به پزشک مراجعه کرد؟
تشخیص و درمان زودهنگام PCOS می تواند به کاهش ابتلا به عوارض بلند مدت آن مثل دیابت نوع ۲، بیماریهای قلبی و فشار خون بالا کمک کند. هرچه این اختلال زودتر تشخیص داده و درمان آن آغاز شود، پیشگیری از مشکلات مرتبط با آن آسانتر خواهد بود. اگر قاعدگیهای نامنظم و موهای زاید روی بدن یا صورت یا آکنه دارید لازم است با پزشک خود مشورت نمایید.
_ آیا لازم است تمامی افراد مبتلا به سندرم تخمدان پلی کیستیک تحت درمان قرار بگیرند؟
بلی- تمامی افراد مبتلا بهPCOS باید به طور منظم تحت نظر پزشک باشند. لازم به ذکر است عدم درمان سندرم تخمدان پلی کیستیک (حتی در صورت خفیف بودن علایم) میتواند در طول زمان خطراتی را برای سلامتی بیمار ایجاد نماید.
_ چه درمانهایی در درمان سندرم تخمدان پلیکیستیک استفاده میشود؟
متأسفانه درمان قطعی برای سندرم تخمدان پلیکیستیک وجود ندارد، اما بسیاری از مشکلات ناشی از آن را میتوان کنترل نمود. با توجه به شدت و علایم PCOS راهکارهای درمانی زیر ممکن است توصیه شود:
_ تغییر در شیوهی زندگی: کاهش وزن خصوصا در افراد مبتلا به چاقی یا اضافه وزن میتواند بسیاری از پیامدهای مرتبط با PCOS از جمله مقاومت به انسولین را کاهش دهد.
_دارودرمانی: ممکن است یک سری از داروها جهت کنترل و کاهش پیامدهای این سندرم تجویز شود.
_ جراحی: به عنوان یکی از راهکارهای درمان میتواند مطرح شود.
_بهطور منظم چکاپ شوید: کنترل طولانی مدت ریسک فاکتورهای بیماریهای قلبی مثل چاقی، کلسترول بالا، دیابت نوع ۲ و فشار خون بالا از اهمیت بالایی برخوردار است. برای کمک به درمان به موقع، پزشک نیاز دارد تا به صورت منظم برای انجام آزمایشهای فیزیکی، اندازهگیری فشار خون و تعیین سطح گلوکز و چربی خون شما را ببیند.
_ چرخههای قاعدگی خود را تنظیم نمایید: اگر شما برای بارداری تلاش نمیکنید ممکن است پزشک قرصهای ضد بارداری با دوز پایین تجویز کند که حاوی ترکیبی از استروژن و پروژسترون مصنوعی است. این قرصها تولید آندروژن را کاهش داده و به بدن شما بعد از مواجهه طولانی با استروژن، استراحتی میدهد. این کار سبب کاهش سرطان آندومتر میشود و خونریزیهای غیرمعمول را اصلاح میکند.
_ یک روش دیگر مصرف پروژسترون برای ۱۰ تا۱۴ روز در ماه است. این روش دورههای قاعدگی شما را تنظیم میکند و نقش حفاظتی در مقابل ابتلا به سرطان آندومتر دارد ولی سطح آندروژن را بهبود نمیبخشد. عارضهای که در استفاده از این داروهای هورمونی وجود دارد ایجاد چاقی یا تشدید آنست که میتواند از طرف دیگر سیر درمانی شما را دچار اختلال نماید.
_ رشد موهای زاید را کاهش دهید: ممکن است پزشک شما برای کاهش تولید آندروژن مصرف قرصهای پیشگیری از بارداری یا داروی دیگری به نام اسپیرونولاکتون را تجویز کند. این دارو تأثیرات آندروژنها را بر روی پوست بلوکه میکند. از آنجا که اسپیرونولاکتون میتواند سبب نقص جنین شود، هنگام مصرف این دارو استفاده از یک روش مطمئن پیشگیری از بارداری توصیه میشود؛ و در افراد باردار یا برای کسانی که قصد بارداری دارند، تجویز نمیگردد.
_ با توجه به زمینه اصلی در این بیماری که اختلال حساسیت به انسولین است، متخصصین از داروی متفورمین به عنوان یک داروی اصلی در کنترل این بیماری استفاده مینمایند. متفورمین یک داروی خوراکی برای مبتلایان به دیابت نوع ۲ است و سبب حساسیت بیشتر سلولها نسبت به انسولین میشود. این دارو تخمک گذاری را بهبود میبخشد و در نهایت سبب ایجاد چرخههای منظم قاعدگی میگردد. همچنین اگر شما پیش دیابتی باشید، مصرف این دارو میتواند ابتلا به دیابت نوع ۲ را به تأخیر بیندازد و اگر تحت یک برنامه رژیمی و ورزشی هستید استفاده از این دارو میتواند به کاهش وزن شما کمک کند. جالب است بدانید که این دارو از آنجا که بر خلاف داروهای هورمونی درمان علامتی نمینمایند عوارض آن داروها را نخواهند داشت.
_ تراشیدن موی صورت و استفاده از موم و کرمهای موبر برای از بین بردن موها انتخاب مناسبی نیستند زیرا که تنها برای چند هفته دوام دارند و لازم است تا بعد از مدتی تکرار شود.
ممکن است پزشک روشی را پیشنهاد کند که در آن از جریان الکتریک (الکترولیز) یا لیزر برای از بین بردن فولیکولهای مو و کنترل رشد موهای جدید ناخواسته استفاده میشود. اما استفده از این روشها نیز بدون کنترل اختلالات متابولیک اولیه بیفایده خواهد بود.
_ استفاده از دارو برای تحریک تخمک گذاری: اگر شما قصد بارداری داشته باشید شاید نیاز باشد تا برای تحریک تخمک گذاری از این داروها مصرف کنید. کلومیفن یک داروی خوراکی ضد استروژن است که در نیمه اول چرخه قاعدگی مصرف میشود. لازم است ذکر شود که پزشکان برای تحریک تخمک گذاری معمولاً با متفورمین آغاز مینمایند و بعد در صورت لزوم از کلومیفن هم برای کمک به تحریک تخمک گذاری استفاده میشود.
تنبلی تخمدان اغلب با تغییرات رژیم غذایی خاص مانند رژیم غذایی دیابتی بهبود می یابد. متفورمین با خطرات و عوارض جانبی همراه است، لطفا قبل از انتخاب متفورمین برای کنترل تنبلی تخمدان، با دکتر خود صحبت کنید. بسیاری از درمانهای طبیعی ممکن است همراه با متفورمین با تایید پزشک مورد استفاده قرار گیرد.
_ اگر با وجود مصرف کلومیفن و متفورمین باردار نشدید، ممکن است مصرف گنادوتروپینها (هورمون محرک فولیکولیاFSH و هورمون جسم زرد یا LH) از طریق تزریق توصیه شود. تأکید مجدد این موضوع اهمیت دارد که هیچکدام از این داروها را بهطور خودسرانه و بدون تجویز پزشک نباید استفاده نمایید.
_ توجه: درمان طولانی مدت با متفورمین باعث کمبود ویتامین B12 در بعضی از بیماران میشود. قبل از انتخاب و استفاده از این دارو، با پزشک خود در مورد هدف بلند مدت و مدت زمان درمان صحبت کنید.
انواع داروهای دیگر بسته به علائم تنبلی تخمدان تجویز میشوند. داروهایی برای هیرسوتیسم یا آلوپسی، افزایش وزن و غیره وجود دارد. پزشک شما میتواند اطلاعات خاصی در مورد داروها ارائه دهد.
_ قرصهای ضدبارداری خوراکی یکی از مهمترین داروهای تجویزی برای تنظیم قاعدگی در زنان مبتلا به تنبلی تخمدان هستند. در حالی که این داروها ممکن است به ایجاد یک چرخه منظم قاعدگی (که مهم است) یپردازند از حاملگی نیز جلوگیری میکنند. این داروها برای زنان مبتلا به تنبلی تخمدان که سعی دارند باردار شوند مناسب نیست. ریشه مشکل را حل نمیکند و در واقع مشکلات دراز مدتی در سلامتی باروری ایجاد میکند.
_ داروهای تنبلی تخمدان:
*سیپروترون کامپاند: شروع از روز ۵ سیکل ماهانه به مدت ۲۱ روز،هر شب یکعدد. بعد از اتمام به مدت ۷ روز مصرف نشود. روز ۸، بسته بعدی شروع شود.
*مدروکسی پروژسترون: استفاده به مدت ۱۰ روز در سیکل ماهانه
*قرص اسپیرونولاکتون: روزی ۲ عدد قرص
روشهای جراحی مانند لاپاراسکوپی توسط پزشک انجام میشود. این امر با هدف تحریک تخمکگذاری و کاهش سطح آندروژنها انجام میشود.
_ عمل جراحی
داروی باروری کلومیفن میتواند به شما کمک کند تا باردار شوید. اگر داروها به باردار شدن شما کمک نکنند یک جراحی بر روی تخمدان به وسیلهٔ لاپاروسکوپیمی تواند یک گزینه درمانی دیگر برای بعضی از زنان مبتلا به سندرم تخمدان پلی کیستیک باشد. پزشک میتواند به شما بگوید که آیا این نوع جراحی مناسب شرایط شما هست یا خیر. برای استفاده از هر کدام از داروها حتماً باید به پزشک مراجعه کنید.
در این عمل، جراح یک شکاف کوچک بر روی شکم ایجاد کرده و از این طریق یک لوله که متصل به یک دوربین ریز است را وارد میکند (لاپاروسکوپ). این دوربین تصاویر لازم از تخمدانهای شما و اعضای تناسلی مجاور را برای جراح مشخص میکند. سپس پزشک وسیله جراحی را وارد کرده و از انرژی الکتریکی یا لیزر برای سوزاندن سوراخهای موجود درفولیکول روی سطح تخمدانها استفاده میکند. هدف این کار تحریک تخمک گذاری به وسیلهٔ کاهش سطح آندروژن هاست.
نکته مهم: ورزش شنابه مدت یک ماه سه روز در هفته به همراه کاهش وزن کمک شایانی به درمان بیماری شما میکند.
_ رژیم غذایی موثر در تنبلی تخمدان
خوردن رژیم غذایی باروری تنبلی تخمدان یکی از بهترین چیزهایی است که میتواند برای افزایش شانس بارداری استفاده شود. بزرگترین مشکل تنبلی تخمدان، مقاومت به انسولین است. مقاومت به انسولین سطوح انسولین بدن را افزایش میدهد که میتواند با محدود کردن فرآیند بلوغ تخمک و تأخیر در تخمکگذاری یا جلوگیری از تخمکگذاری، تاثیر منفی بر تخمکگذاری داشته باشد. مقاومت به انسولین همچنین باعث میشود تخمک به درستی به رحم برای لقاح متصل نشود. در نتیجه:
* این مسئله تاثیر مستقیم بر باروری و توانایی شما برای بارداری دارد.
* در زنان با مقاومت به انسولین ۴-۵ برابر احتمال سقط جنین بیشتر است.
* تنبلی تخمدان همچنین یک پرچم بزرگ قرمز برای شروع دیابت نوع ۲ است.
من اینها را برای ترساندن شما نمیگویم، اما میخواهم بدانید که این موضوع جدی است. خوشبختانه، بسیاری از گزینههای طبیعی وجود دارد که میتواند شرایط را برای شما تغییر دهد. بزرگترین گام میتواند تغییر رژیم غذایی به رژیم غذایی تنبلی تخمدان باشد.
_ مزایای پیروی از رژیم تنبلی تخمدان عبارتند از:
* میزان تخمک گذاری خود به خودی را افزایش میدهد
* به طور قابلتوجهی محیط رحم را بهبود میبخشد و آن را برای لانه گزینی آماده میکند
* احتمال بارداری سالم را افزایش میدهد
* احتمال سقط جنین را کاهش میدهد
* از تبدیل شدن مقاومت به انسولین به دیابت جلوگیری میکند.
_ برای تنبلی تخمدان چی بخوریم چی نخوریم
۱. مقدار مصرف پروتئین روزانه خود را با مقدار مساوی کربوهیدراتها متعادل کنید
– هنگامی که مقادیر پروتئین و کربوهیدرات مساوی باشد، انسولین در سطح متعادل باقی میماند، بنابراین باروری شما افزایش مییابد.
– رژیم کم کربوهیدرات، با پروتئین زیاد به مقاومت در برابر انسولین کمک میکند. یک رژیم غذایی با کربوهیدرات بالا و پروتئین کم باعث کاهش شدید انسولین میشود.
– رژیم غذایی حاوی ۲۵ درصد کربوهیدرات باعث بهبود مقاومت به انسولین شده، در حالی که رژیم غذایی حاوی ۴۵ درصد کربوهیدرات این کار را نمیکند.
– انواع کربوهیدراتهایی که انتخاب میکنید نیز یک عامل مهم است. غلات پروتئین و فیبر بیشتری (برای تعادل سطح انسولین بهتر است) نسبت به همتایان فراوری شده خود دارند. از کربوهیدراتهای فرآوری شده اجتناب کنید، به ویژه انواع سفید (آرد سفید، برنج، سیبزمینی، و غیره) که موجب افزایش سطح انسولین و کمبود فیبر یا مواد مغذی میشود.
_ برخی از نمونههای غلات کامل عبارتند از:
ارزن
برنج قهوهای
گندم سیاه
بهترین مکان برای پیدا کردن این غذاها در فروشگاه غذاهای بهداشتی یا بازار غذاهای کامل است. اطمینان حاصل کنید که پروتئینهایی که میخورید کامل و ارگانیک هستند. گوشت و لبنیات آلی شامل اسیدهای چرب ضروری هستند و تاثیر منفی بر عدم تعادل هورمونی را کاهش خواهند داد.
۲. غذاهایی با کمترین شاخص گلیسمی
– هنگامی که غذای حاوی کربوهیدرات مصرف میکنید گلوکز خون افزایش مییابد و سپس افت میکند. مقدار بالا رفتن قندخون و مدت بالا ماندن آن بستگی به نوع کربوهیدرات (شاخص گلیسمی، GI) و مقدار مصرف (بار گلیسمی، GL)دارد. شاخص قند خون پایین کربوهیدراتی است که به کندی در بدن تجزیه میشود، و افزایش قابل ملاحظهای ندارد و پس از آن سطح انسولین کاهش مییابد. بار گلیسیمی به مقدار مواد غذایی و تاثیر آن بر قندخون بستگی دارد. بار گلیسمی، کیفیت و کمیت کربوهیدرات را به یک عدد ترکیب میکند. این بهترین روش برای پیشبینی میزان قند خون در انواع مختلف غذا است.
– میزان مصرف کربوهیدرات واقعا اهمیت دارد. در صورت داشتن تنبلی تخمدان مقاوم در برابر انسولین و اضافه وزن، بیش از ۱۰۰ گرم کربوهیدرات شاخص گلیسمی پایین را در روز مصرف نکنید. اگر کم وزن هستید کربوهیدراتهای با شاخص گلیکوزمیک پایین را روزانه بیش از ۱۰۰ گرم مصرف کنید. بعضی از نمونههای غذای شاخص گلیسمی پایین عبارتند از:
• سبزیجات کلمی مانند کلم بروکلی، گل کلم و کلم بروکسل
• سبزیجات با برگ های سبز رنگ مانند کاهو و روکولا
• فلفل سبز و قرمز
• عدس و لوبیا
• بادام و گردو
• انواع توت
• کدو و کدو تنبل، مارچوبه
• گریپ فروت و سیب
کربوهیدراتهای فرآوری شده که به سرعت تجزیه میشوند باعث افزایش سطح انسولین میشوند. از غذاهایی که دارای شاخص گلیسمی بالا هستند اجتناب کنید مانند غذاهای مغذی و نشاستهای مانند پنکیک، شربت، قند، سیبزمینی سفید، محصولات نان سفید، ماکارونی و نوشابه.
۳. رژیم غذایی با فیبر زیاد بخورید
فیبر به دو روش به PCOS کمک میکند. اولین راه: کاهش سرعت هضم قندهای موجود در بدن است، بنابراین انسولین افزایش نمییابد. روش دوم: ارتقاء متابولیسم استروژن سالم است که در کاهش سطح آندروژن کمک میکند. منابع بزرگ فیبر عبارتند از: کلم بروکلی، کرفس، غلات کامل، سیب و سبزیجات برگ سبز تیره.
۴. خوردن ۵ وعده غذا در روز
– با بیشتر خوردن، بدن به حالت ناشتا وارد نمیشود. با وجود شکاف زیادی بین وعدههای غذایی، بدن به حالت ناشتا منتهی میشود که ممکن است متابولیسم را به عدم تعادل تبدیل کند.
– پنج وعده غذایی در روز باید شامل سه وعده غذایی منظم و دو میان وعده سالم یا ۵ وعده غذایی می باشد. اولین میان وعده غذایی باید در اواسط صبح قبل از ناهار و دومین میان وعده غذایی یک ساعت قبل از خواب است. در هر وعده غذایی در روز سعی کنید پروتئین (۳-۴ اونس)، کربوهیدرات کم گلیسمی (۱ / ۴-۱ / ۲ فنجان) و سبزیجات (۱ و ۱ / ۲ فنجان)
۵. مصرف روزانه اسیدهای چرب ضروری
مصرف اسیدهای چرب ضروری (EFA’s) باعث کاهش وزن و تعادل هورمونی میشود. اسیدهای چرب ضروری بلوکهای مهمی برای ایجاد محیطی سالم برای بارداری هستند. بهترین منبع اسیدهای چرب ضروری امگا ۳ روغن جگر ماهی Cod است و بهترین منبع اسیدهای چرب ضروری امگا ۶ روغن evening primrose است:
* روغن جگر ماهی Cod: یک کپسول در روز با غذا مصرف کنید. این روغن غنی از DHA است که برای رشد مغز نوزاد ضروری است. این کپسول را طی بارداری مصرف کنید.
* روغن evening primrose: مقدار ۱۵۰۰ میلیگرم از این روغن را در روز مصرف کنید ( از روز اول چرخه پریودی تا تخمکگذاری). این روغن به افزایش مخاط دهانه رحم و عمل متابولیسم کمک میکند. این روغن را همراه با روغن جگر ماهی cod یا همراه با روغن کتان (خواص تخم کتان) مصرف کنید.
۶. ۵ روز در هفته به مدت ۳۰ دقیقه ورزش کنید
– ورزش به تنبلی تخمدان کمک کرده و حساسیت انسولین را افزایش میدهد، متابولیسم را زیاد کرده و باعث کاهش وزن میشود. ورزشهای مقاومتی و هوازی مناسب هستند.
– مطالعات نشان میدهد ورزشهای مقاومتی بهتر باعث افزایش حساسیت انسولین میشوند.
– از ورزشهای سنگین اجتناب کنید زیرا ورزش بیش از حد باعث افزایش فعالیت غدد آدرنالین میشود که باعث افزایش تورم و بدتر شدن تنبلی تخمدان میشود. میتوانید پیادهروی کنید یا کلاسهای پیلاتس بروید یا روی تردمیل بدوید یا کلاسهای زومبا یا یوگا شرکت کنید. ببینید از چه ورزشی لذت میبرید و آن را انتخاب کنید.
۷. غذاهای ارگانیک بخورید
– اصولا رژیم شما غنی از پروتئین است بنابراین بهتر است پروتئین ارگانیک باشد. در گوشتهای تجاری مقدار زیادی هورمون استروژن وجود دارد که باعث رشد سریعتر حیوان و افزایش شیر آن میشود. در تنبلی تخمدان کمبود پروژسترون دیده میشود و افزایش استروژن باعث بدتر شدن این کمبود میشود.
– مطالعات نشان میدهد غذاهای ارگانیک حاوی ویتامین، مواد معدنی و پروتئینهای سالمتری است.
۸. کافئین مصرف نکنید
کافئین باعث افزایش استروژن میشود. مطالعات نشان میدهد مصرف دو فنجان قهوه در روز باعث افزایش سطح استرادیول، استروژن طبیعی، میشود. خانمهایی که روزی ۵-۴ فنجان قهوه میخورند، استروژن را به مقدار ۷۰% در چرخه پریودی افزایش میدهند ( هنگامی که بدن تلاش میکند فولیکول برای تخمکگذاری تولید کند، که مسئله مهمی برای خانمهای با تنبلی تخمدان است).
منابع:
۱- سایت drzakerin.com
۲- سایت دانشنامهآزاد
۳- سایت exir.co.ir
۴- ooma.org