فیبروم؛ تومور غیرسرطانی رحم
بیماریها و راه درمان , بارداری و زایمان, بهداشت بانوان , پیشگیری بهتر از درمان
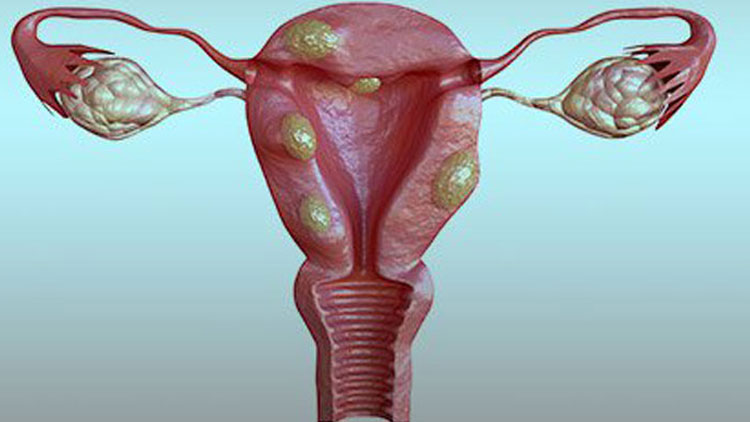
بیماری فیبروم رحمی از تجمع فیبروئیدها در رحم ایجاد میشود. فیبروئیدهای رحمی در حقیقت تومورهای خوشخیمی (غیرسرطانی) هستند که از رحم سر میزنند.
اگرچه جنس فیبروم رحم از همان جنس فیبرهای عضله صاف دیواره داخلی رحم (میومتریوم) است، اما این فیبروئیدها سفت تر و محکمتر از فیبرهای میومتریوم هستند. فیبروئیدهای رحمی معمولا جمع شده و شکل گرد و تودهای به خود میگیرند.
فیبروئیدهای رحمی میتوانند در دیواره خارجی رحم و به سمت حفره شکمی، در میان لایههای عضلانی رحم، روی دیواره داخلی رحم و به صورت آویزان از دیواره داخلی به سمت رحم رشد کنند.
چه چیزی باعث ایجاد فیبروئیدهای رحمی میشود؟
علت اصلی و دقیق این تومورهای خوشخیم در خانمها هنوز معلوم نیست. ناهنجاریهای ژنتیکی، تغییرات در فاکتور رشد (پروتئینی مهم در بدن که رشد و تکثیر سلولهای بدن را تنظیم میکند)، ناهنجاریهای سیستم عروق خونی اندامها و یا پاسخ بافتها به جراحتها و زخمها همگی میتوانند در ایجاد و تکثیر این فیبروئیدها نقش داشته باشند.
در این میان عواملی که بیشترین تاثیر را در ایجاد این تومورهای خوشخیم دارند شامل موارد زیر هستند:
– تغییرات ژنتیکی: بسیاری از فیبروئیدها ریشه در تغییرات ژنتیکی سلولهای عضلانی رحم دارند. به همین دلیل است که سابقه خانوادگی در ابتلای به این بیماری اهمیت پیدا میکند. از طرفی دیده شده که در خانوادههای دارای سابقه این بیماری، ابتلای دوقلوهای دختر همسان به فیبروئید رحمی بیشتر از دوقلوهای ناهمسان است.
– هورمونها: استروژن و پروژسترون دو هورمون مهم در آمادهسازی رحم برای بارداری و تنظیم سیکل قاعدگی هستند. به نظر میرسد این هورمونها رشد فیبروئیدهای رحمی را تقویت میکنند. فیبروئیدها گیرندههای استروژنی و پروژسترونی بیشتری نسبت به سایر سلولهای رحم دارند.
فیبروئیدهای رحمی معمولا بعد از یائسگی کوچک میشوند که علت آن هم کاهش ترشح استروژن و پروژسترون است. ولی هورمون درمانی دوران یائسگی برای رهایی از علائم آزاردهنده یائسگی، باعث باقی ماندن این فیبروئیدها میشود.
جالب است بدانید که بارداری و مصرف قرصهای ضدبارداری، احتمال ابتلا به فیبروئیدهای رحمی را کاهش میدهند. این فیبروئیدها تا به حال در دخترانی که به بلوغ نرسیده اند دیده نشده است، اما دختران نوجوان و جوانی که قاعدگی آنها شروع شده است، به ندرت ممکن است به این بیماری مبتلا شوند.
از سایر عواملی که خطر ابتلا به فیبروم رحمی را افزایش می دهند، می توان به موارد زیر اشاره کرد:
– شروع قاعدگی قبل از سن ۱۰ سالگی؛
– مصرف نوشیدنیهای الکلی؛
– عفونت رحم و بیماریهای مقاربتی؛
– فشارخون بالا.
علائم بیماری فیبروم رحمی چگونه است؟
خونریزی شدید و غیرعادی قاعدگی از شایعترین علامت وجود فیبروئید رحمی است. اگر فیبرومها در نزدیکی لایههای داخلی رحم باشند و یا در خونرسانی به لایههای داخلی رحم اختلال ایجاد کنند، میتوانند باعث قاعدگی سنگین و دردناک شوند.
در این شرایط معمولا قاعدگی طولانی مدت و لکهبینی بین دورههای قاعدگی وجود خواهد داشت. خانمهای دچار قاعدگی سخت و طولانی مدت، معمولا به کمخونی فقر آهن مبتلا می شوند.
همچنین فیبروئیدها بسته به اندازه و محل شان در رحم میتوانند منجر به علائم زیر شوند:
– درد و فشار در ناحیه لگن؛
– تکرر ادرار؛
– عدم توانایی در تخلیه کامل مثانه؛
– عفونت مجاری ادراری که معمولا از عدم تخلیه کامل مثانه ناشی میشود.
– یبوست؛
– درد پاها و کمر.
بیماری فیبروم بر بارداری هم تاثیر میگذارد؟
اگرچه فیبروئید در تخمکگذاری اختلالی ایجاد نمیکند، ولی برخی مطالعات اظهار میکنند که فیبروم میتواند باعث اختلال در باروری شده و یا باعث بارداری ناموفق شود.
بهطور خاص، فیبروئیدهای زیرموکوسی یعنی همانهایی که باعث اختلال در ساختمان طبیعی لایههای داخلی رحم میشوند، موثرترین فیبروئیدها در کاهش باروری هستند، چراکه مانع لانه گزینی تخم لقاح یافته در بافت رحمی میشوند. گاهی اوقات هم فیبروئیدها را علت اصلی سقط جنین میدانند.
فراموش نکنید اگر پزشک علت سقط یک خانم باردار را وجود فیبروم تشخیص دهد، تا زمانی که این فیبروم درمان نشود، این خانم قادر به بارداری و زایمان موفق نخواهد بود. در برخی موارد هم این تودههای فیبروئید باعث انسداد لولههای رحمی شده و مانع رسیدن اسپرم به تخمک میشوند.
پس به طور کلی میزان تاثیرگذاری بیماری فیبروم بر وضعیت باروری به شدت بیماری و محل قرارگیری فیبروئیدها در رحم بستگی دارد.
درمان بیماری فیبروم چیست؟
خوشبختانه امروزه درمانهای متعددی برای فیبروم رحمی وجود دارد. درمانهای این بیماری معمولا هورمونهایی که سیکل قاعدگی را تنظیم میکنند را هدف میگیرد، یعنی همان استروژن و پروژسترون، و از این طریق علائمی اصلی نظیر خونریزیهای شدید و طولانی مدت و درد و فشار لگنی را بهبود خواهند داد.
اما این درمانها فیبروئیدها را به کلی از بین نمیبرند، فقط میتوانند آنها را کوچکتر و ضعیفتر کنند.
از جمله این درمانها عبارتند از:
۱- آگونیستهای هورمون آزاد کننده گنادوتروپین (Gn-RH)
این داروها با مهار ترشح استروژن و پروژسترون شرایطی مانند یائسگی را به وجود میآورند و میتوانند اندازه فیبروئیدها را کاهش دهند. بنابراین قاعدگی متوقف میشود و معمولا علائم آزاردهنده فیبروم و کمخونی همراه آن بهبود پیدا خواهد کرد. خیلی از پزشکان یک دوره درمان با این داروها را قبل از انجام عمل جراحی توصیه میکنند. درمان با این داروها معمولا بیش از شش ماه توصیه نمیشود، زیرا مصرف طولانی مدت آنها عوارضی مانند پوکیاستخوان را به همراه خواهد داشت.
۲- استفاده از IUD
استفاده از IUD (تصویر روبرو) میتواند در درمان خونریزیهای شدید ناشی از فیبروئید مفید باشد. اما این را هم بدانید که استفاده از IUD ی ترشح کننده پروژسترون، فقط علائم بیماری را کاهش میدهد و هیچ تاثیری بر اندازه فیبروم و از بین بردن آن نخواهد داشت.
۳- سایر درمانها
پزشک ممکن است در کنار درمانهای بالا، داروهای دیگری را نیز به شما توصیه کند، برای مثال قرصهای ضدبارداری که میتوانند در تنظیم خونریزی و دورههای قاعدگی مفید باشند، اما باعث کاهش اندازه فیبروئیدها نخواهند شد. داروهای ضدالتهاب های غیراستروئیدی و یا همان داروهای NSAID میتوانند در کاهش درد بیماری فیبروم کمک کننده باشند، اما این مسکنها خونریزی را کاهش نخواهند داد. در کنار همه اینها پزشک ممکن است مصرف مولتیویتامینها و مکمل آهن را نیز به شما توصیه کند.
البته در بیمارانی که علائمی ندارند، معمولا هیچ درمانی توصیه نمیشود. فقط کافی است فرد تحت نظر پزشک متخصص قرار بگیرد تا رشد فیبروم بررسی شود و در صورت لزوم درمان شروع شود.
۴- عمل جراحی
در موارد شدید و در بیمارانی که علائم جدی دارند، عمل جراحی بهترین گزینه میباشد. در این شرایط پزشک بسته به نوع بیماری، وضعتی کلی سلامت فرد، سن بیمار، تصمیم او برای بارداری، اندازه فیبروم و غیره میتواند از انواع جراحی مثل میومکتومی، هیستروسکوپی و برداشتن لایه داخلی رحم (اندومتر) استفاده کند.
منبع: tebyan.net