کاردیومیوپاتی (بیماری عضله قلب)
بیماریها و راه درمان , پیشگیری بهتر از درمان,
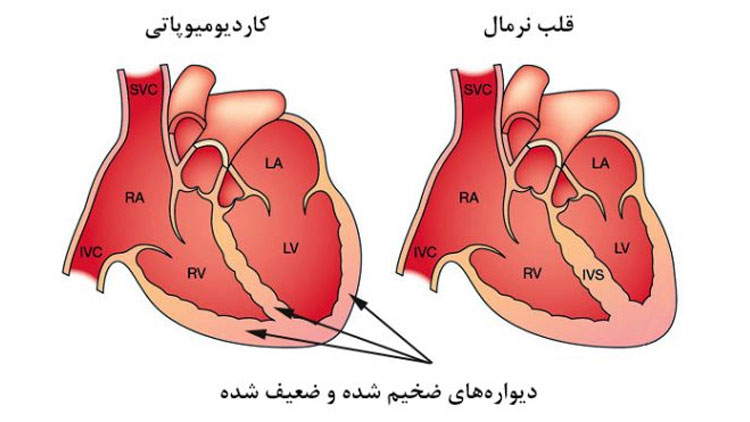
کاردیومیوپاتی از ریشه «کاردیو» به معنی قلب، «میو» به معنی ماهیچه و «پاتی» به معنی بیماری است.
انواع کاردیومیوپاتی
۱- کاردیومیوپاتی گشاد شده: شایعترین شکل کاردیومیوپاتی است. در این اختلال، بطن چپ قلب بزرگ شده و توانایی پمپ آن کم میشود. اغلب در افراد میانسال و مردان اتفاق میافتد. در برخی، این وضعیت ارثی میباشد.
۲- کاردیومیوپاتی هیپرتروفیک: در این نوع، ماهیچه بطن چپ قلب، بهطور غیرطبیعی رشد میکند و یا ضخیم میشود. براین اساس، حفره پمپ کننده (بطن چپ)، کوچک میشود و برای رساندن خون به بدن تداخل ایجاد میکند. میتواند در هر سنی اتفاق افتد. بیشتر افراد درگیر، دارای سابقه خانوادگی هستند.
۳- کاردیومیوپاتی محدود کننده: در این نوع، ماهیچه های قلب سخت شده و قابلیت انعطاف آنها کم میشود و تداخل با باز شدن و پر شدن بطنهای قلب میکند. این وضعیت، در هر سنی اتفاق میافتد، اما بیشتر در افراد پیر رخ میدهد. شیوع کمتری نسبت به دیگر انواع دارد. میتواند بیهیچ دلیل شناخته شدهای اتفاق افتد و یا در نتیجه بیماریهای دیگر ایجاد شود.
علل
– فشارخون بالا؛
– مشکلات دریچهای قلب؛
– حمله قلبی؛
– بالا بودن ضربان قلب؛
– اختلالات متابولیک، مانند بیماری تیروئید یا دیابت؛
– کمبود ویتامینها و املاح معدنی مانند: ویتامین B1، سلینیوم، کلسیم و منیزیم؛
– حاملگی؛
– استفاده بیش از حد از الکل؛
– سوء مصرف کوکائین یا داروهای ضدافسردگی؛
– استفاده از داروهای شیمیدرمانی؛
– برخی عفونتهای ویروسی؛
– هموکرماتوز (تجمع آهن اضافی در ماهیچه قلب).
علائم
بعضی افراد، هیچ علامتی در مراحل اولیه بیماری ندارند، با پیشرفت بیماری، علائم زیر ظاهر میشوند:
– تنگینفس با فعالیت و حتی در حال استراحت؛
– ورم اندام تحتانی؛
– باد کردن شکم؛
– خستگی و کوفتگی؛
– ضربان نامنظم قلب؛
– سرگیجه و غش و ضعف.
– آزمایش خون (میزان آهن موجود در خون): تجمع بیش از حد آهن در ماهیچههای قلب، میتواند قلب را ضعیف کند.
تشخیص
– معاینه بالینی و گرفتن تاریخچه پزشکی؛
– عکسبرداری از قفسه سینه؛
– اکوکاردیوگرام؛
– نوار قلب.E.C.G: قطعههای الکترود بر روی پوست وصل شده و ایمپالسهای الکتریکی قلب شما را اندازه میگیرد. یک نوار قلب، اختلال در فعالیت الکتریکی قلب را نشان میدهد.
– نمونهبرداری: یک لوله نازک از طریق رگهای خونی وارد قلب شده و در آنجا یک نمونه کوچک (بیوپسی) از قلب شما برای آنالیز آزمایشگاهی گرفته میشود.
– آزمایش خون (آزمایش BNP): با استفاده از این آزمایش میتوان پروتئینی که در قلب تولید میشود را اندازه گرفت. وقتی قلب دارای نارسایی باشد، میزان خونی BNP شما افزایش مییابد.
عوارض
– لختههای خون: اگر لختهها به بیرون از قلب پمپ شوند و وارد جریان خون شوند، میتوانند عروق خونی را بسته و جریان خون را به اعضای حیاتی، مانند قلب و مغز وارد کنند. اگر لختهها در طرف راست قلب تشکیل شود، به طرف ریه میروند و در کار ریه تداخل ایجاد میکنند.
– سوفل قلبی: افراد با کاردیومیوپاتی گشاد شده، دارای قلب بزرگ شده ای هستند و ۲ تا از ۴ دریچه های قلب ممکن است به درستی بسته نشوند و منجر به بازگشت خون شوند. این جریان، ایجاد صدای قابل شنیدن یا سوفل قلبی میکند.
– توقف قلبی: تمامی انواع کاردیومیوپاتی، منجر به ضربان نامنظم قلب میشوند. برخی از این ضربانهای قلبی آنقدر آهسته هستند که جریان خون را ثابت نگه میدارند و برخی آنقدر شدید هستند که به قلب اجازه ضربان مناسب را نمیدهند. در هر دو مورد، این ضربانهای نامنظم قلبی میتواند منجر به غش یا مرگ ناگهانی شود.
درمان
درمان بر اساس این که کدام نوع کاردیومیوپاتی را دارید، متفاوت است.
پیوند قلب
اگر شما بیماری پیشرفتهای دارید و داروها نمیتواند نشانه ها را خوب کنترل کنند یا پیش آگهی برای زنده ماندن خیلی ناچیز است، پیوند قلب ممکن است یک انتخاب باشد.
در برخی موارد، افراد را میتوان با یک دستگاه مکانیکی کمکی قلب تا زمان انتظار برای پیوند قلب حمایت کرد.
این وسیله، به عنوان وسیلههای کمکی بطنی شناخته میشود و میتواند از جریان خون برای مدت طولانی حمایت کند و به شما اجازه دهد در بیرون از بیمارستان زندگی کنید، در حالی که شما در انتظار هستید.
ارتباط کاردیومیوپاتی با مصرف متآمفتامین
میان بیماری عضله قلب به نام کاردیومیوپاتی و مصرف ماده روانگردان غیرمجاز متآمفتامین رابطه وجود دارد.
متآمفتامین یک ماده محرک بسیار اعتیادآور است که با نامهایی مانند مت، کریستال و اسپید نیز شناخته میشود. مصرف متآمفتامین خطر کاردیومیوپاتی را تا سه برابر افزایش میدهد.
برای این رابطه علل مختلفی میتواند فرض کرد، از جمله: انقباض شریانهای قلب و در نتیجه تنگشدن آنها، تاثیر سمی مستقیم متآمفتامین بر روی قلب، بالارفتن فشارخون و ضربان قلب در حین استفاده از این ماده و سختشدن دیواره شریانها.
منبع: tebyan.net