کورک یا جوش؟ نشانههای آنها را بیاموزید
بیماریها و راه درمان , پیشگیری بهتر از درمان , فرناز اخباری
به گزارش سایت healthline.com
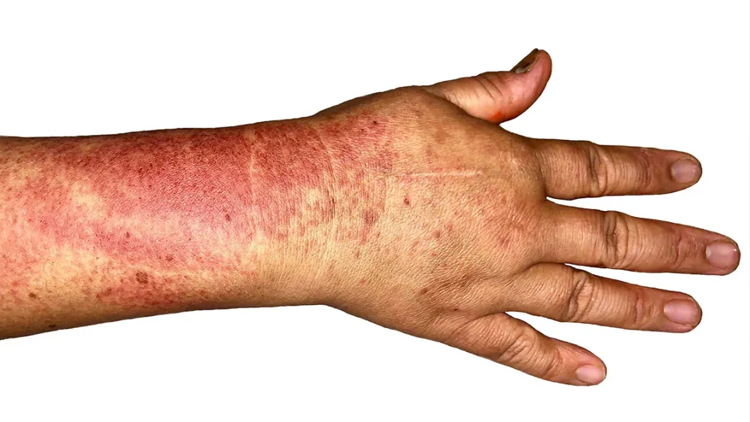
تشخیص اینکه برآمدگی تحریک شده روی پوست شما کورک است یا جوش میتواند دشوار باشد. هر دو توسط باکتریهای موجود در منافذ و فولیکولهای مو ایجاد میشوند. اما در نحوه درمان و عواملی که آنها را در معرض خطر بالاتر قرار میدهند متفاوت هستند.
انواع برآمدگیها و تودهها میتوانند روی پوست شما ظاهر شوند. گاهی اوقات وقتی متوجه به وجود آمدن آن میشوید، بلافاصله مشخص نیست که چه چیزی است. یک برآمدگی قرمز یا سفید میتواند یک جوش باشد، اما ممکن است یک کورک نیز باشد. دو نوع آن ممکن است شبیه به هم به نظر برسند.
علائم
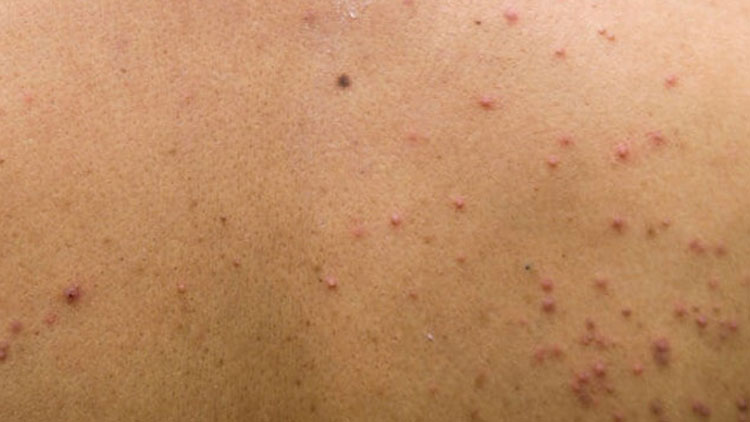
کورک یکی از شایعترین بیماریهای پوستی است و تا ۵۰ میلیون آمریکایی به نوعی کورک خواهند داشت. کورک در اندازهها، شکلها و انواع مختلفی وجود دارد. اغلب روی صورت ایجاد میشود، اما میتوانید بر روی گردن، پشت، شانهها و سینهتان نیز جوش داشته باشید. چند نوع کورک وجود دارد که هر کدام متفاوت به نظر میرسند:
- جوشهای سرسیاه در سطح پوست ایجاد میشوند و در قسمت بالا باز هستند. کثیفیهای قابل مشاهده و سلولهای مرده پوست در داخل منافذ باعث سیاه شدن آن میشود.
- جوشهای سرسفید عمیقتر در پوست شکل میگیرند. آنها در قسمت بالایی بسته شدهاند و با چرک پر شدهاند که باعث میشود سفید به نظر برسند. چرک مخلوط غلیظی از گلبول های سفید و باکتری است.
- پاپول ها برآمدگی های بزرگتر، صورتی یا قرمز سفت هستند که با لمس آن ها احساس درد می شود.
- پوسچول ها برآمدگی های قرمز و ملتهب هستند که با چرک پر شده اند.
- ندول ها توده های سختی هستند که در عمق پوست ایجاد می شوند.
- کیست ها بزرگ، نرم و پر از چرک هستند.
همانطور که جوشها محو میشوند، میتوانند لکههای تیره روی پوست باقی بگذارند. گاهی اوقات کورک میتواند باعث ایجاد اسکارهای دائمی شود، به خصوص اگر پوست روی آن کنده شده باشد.
جوش یک برجستگی قرمز رنگ است که در اطراف بیرون متورم و قرمز است که کم کم پر از چرک شده و بزرگتر میشود. به احتمال زیاد در مناطقی که عرق میکنید یا لباسهایتان به پوستتان ساییده میشود، جوش میبینید، مانند صورت، گردن، زیر بغل، باسن و رانها.
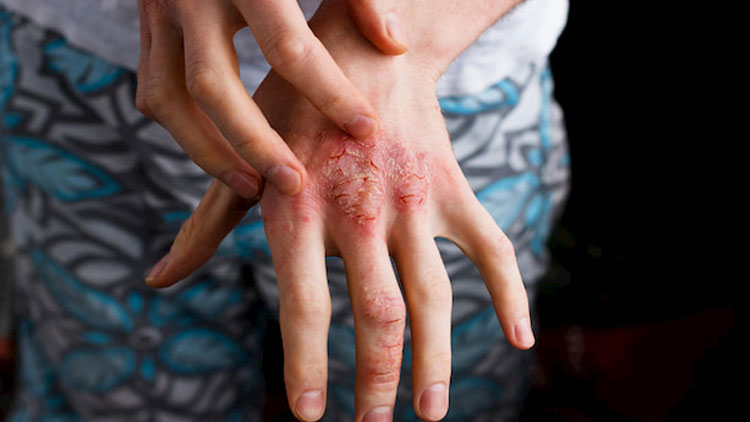
چندین جوش میتوانند با هم جمع شوند و ضایعه ای به نام کاربونکل را تشکیل دهند. کاربونکل دردناک است و میتواند یک اسکار دائمی به جا بگذارد. کربونکلها گاهی اوقات علائمی شبیه آنفولانزا مانند خستگی، تب و لرز ایجاد میکنند.
علل
کورک از منافذ شروع میشود. منافذ سوراخ های ریزی در پوست شما هستند که منافذ فولیکول های مو هستند. این سوراخها میتوانند با سلولهای مرده پوست پر شوند، که پلاگینی را تشکیل میدهند که روغن، باکتریها و کثیفیها را درون خود نگه می دارند. باکتری ها باعث متورم شدن منافذ و قرمز شدن آن می شوند. چرک، یک ماده غلیظ و سفید که از باکتری ها و گلبول های سفید تشکیل شده است، گاهی اوقات جوش را پر می کند.
جوش نیز از فولیکول های مو شروع می شود. آنها توسط باکتری هایی مانند استافیلوکوکوس اورئوس ایجاد می شوند که معمولاً به طور بی ضرر روی سطح پوست هستند. گاهی اوقات این باکتری ها می توانند به داخل فولیکول مو نفوذ کرده و باعث عفونت شوند. بریدگی یا جراحت باز به باکتری ها مسیر دسترسی آسان تری به داخل می دهد.
عوامل خطر
ممکن است جوش ها را با سال های نوجوانی مرتبط بدانید، اما می توانید در هر سنی به آن مبتلا شوید. امروزه تعداد فزاینده ای از بزرگسالان مبتلا به کورک هستد.
در صورت داشتن تغییرات هورمونی، از جمله در دوران بلوغ و بارداری، یا زمانی که مصرف قرص های ضدبارداری را شروع یا متوقف می کنید، احتمال ابتلا به کورک بیشتر است. و افزایش هورمون های مردانه در مردان و زنان باعث می شود پوست چربی بیشتری تولید کند.
برخی دیگر از دلایل کورک عبارتند از:
- مصرف برخی داروها، مانند استروئیدها، داروهای ضد تشنج، یا لیتیوم
- خوردن غذاهای خاص، از جمله لبنیات و غذاهای پر کربوهیدرات
- استفاده از محصولات آرایشی و بهداشتی که منافذ را می بندد و به عنوان کودوژنیک در نظر گرفته می شود
- تحت استرس بودن
- داشتن والدینی که کورک داشتند که معمولاً در خانواده ها ایجاد می شود
هر کسی ممکن است دچار جوش شود، اما کورک در میان نوجوانان و بزرگسالان جوان، به ویژه مردان شایعتر است. سایر عوامل خطر عبارتند از:
- داشتن دیابت، که شما را در برابر عفونت ها آسیب پذیرتر می کند
- به اشتراک گذاشتن حوله، تیغ یا سایر وسایل بهداشت شخصی با فردی که کورک دارد
- داشتن اگزما
- داشتن سیستم ایمنی ضعیف
افرادی که به کورک مبتلا می شوند نیز بیشتر در معرض کورک هستند.
مراجعه به پزشک
متخصصان پوست بیماری های پوستی مانند کورک و جوش را درمان می کنند. برای کورک خود به متخصص پوست مراجعه کنید اگر:
- جوش های زیادی دارید
- درمانهای بدون نسخه مؤثر نیستند
- از ظاهر خود ناراضی هستید یا جوش ها روی عزت نفس شما تأثیر می گذارند
درمان جوش های کوچک به تنهایی بسیار آسان است. اما در صورت بروز جوش در موارد زیربه پزشک مراجعه کنید:
- روی صورت یا ستون فقرات شما باشد
- بسیار دردناک باشد
- بزرگتر از ۲ اینچ باشد
- باعث تب شود
- ظرف چند هفته بهبود نیابد، یا بازگردد
درمان
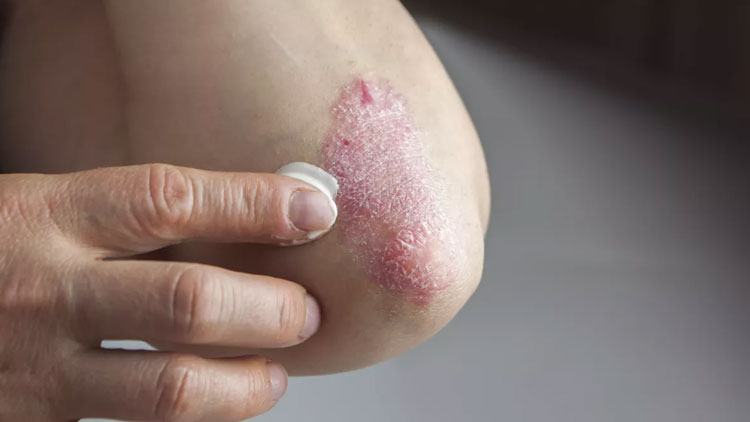
اغلب میتوانید جوشها را با کرمهای بدون نسخه یا محلول های شستشوکه از داروخانه خریداری میکنید، درمان کنید. معمولاً محصولات کورک حاوی موادی مانند اسید سالیسیلیک و بنزوئیل پراکسید هستند که از مسدود شدن منافذ پوست جلوگیری می کنند و باکتری های روی پوست را از بین می برند.
برای کورک شدیدتر، پزشک می تواند داروهای قوی تری را تجویز کند، مانند:
- آنتی بیوتیک ها برای از بین بردن باکتری ها
- اگر زن هستید، قرص های ضد بارداری برای تنظیم سطح هورمون شما
- ایزوترتینوئین (آبسوریکا، زناتان)، شکلی از ویتامین A
اگر کورک با یکی از این درمان ها بهبود نیافت، پزشک ممکن است موارد زیر را انجام دهد:
- لیزر یا نور درمانی برای کاهش میزان باکتری در پوست
- لایه برداری شیمیایی
- درناژ و استخراج، که در آن پزشک دارو را به کیست تزریق می کند و سپس آن را تخلیه می کند
شما می توانید با استفاده مکرر از یک پارچه گرم و مرطوب، جوش های کوچک را درمان کنید. در نهایت، چرک باید خارج شود و باعث کوچک شدن جوش شود.
برای کورک های بزرگتر، پزشک می تواند یک سوراخ کوچک ایجاد کند و چرک را خارج کند. همچنین ممکن است برای درمان عفونت نیاز به مصرف آنتی بیوتیک داشته باشید.سعی نکنید خودتان سوراخی در یک جوش ایجاد کنید. این می تواند منجر به عفونت و زخم شود.
چشم انداز
کورک خفیف اغلب خود به خود یا با کمک درمان های بدون نسخه از بین می رود. درمان کورک شدید می تواند دشوارتر باشد. وقتی کورک دارید، فقط روی پوست شما تأثیر نمی گذارد. شیوع گسترده یا مداوم می تواند بر عزت نفس شما تأثیر بگذارد و باعث اضطراب و افسردگی شود.
در عرض چند روز یا چند هفته، بیشتر جوش ها ظاهر می شوند. چرک داخل آن تخلیه می شود و برآمدگی به آرامی ناپدید می شود. گاهی اوقات کورک های بزرگ می توانند جای زخم باقی بگذارند. به ندرت، عفونت می تواند به عمق پوست گسترش یابد و باعث مسمومیت خون شود.
جلوگیری
برای جلوگیری از بروز کورک:
حداقل دو بار در روز صورت خود را با یک پاک کننده ملایم بشویید. تمیز نگه داشتن پوست از تجمع چربی و باکتری در منافذ جلوگیری می کند. مراقب باشید پوست خود را بیش از حد نشویید، زیرا می تواند باعث خشک شدن پوست و تولید چربی بیشتر برای جبران شود.محصولات مراقبت از پوست و آرایش بدون چربی یا غیر کومدوژنیک را انتخاب کنید. این محصولات منافذ شما را مسدود نمی کنند.
موهای خود را اغلب بشویید. روغنی که در پوست سر شما انباشته میشود میتواند به جوشها کمک کند.
استفاده از کلاه ایمنی، هدبند و سایر لوازم جانبی را که برای مدت طولانی روی پوست شما فشار می آورند، محدود کنید. این محصولات می توانند پوست شما را تحریک کرده و باعث ایجاد جوش شوند.
برای جلوگیری از جوش:
- هرگز وسایل بهداشت شخصی مانند تیغ، حوله و لباس را به اشتراک نگذارید. بر خلاف جوش، کورک مسری است. شما می توانید آنها را از کسی که آلوده است بگیرید.
- در طول روز دست های خود را با آب گرم و صابون بشویید تا از انتقال باکتری به پوست خود جلوگیری کنید.
- زخم های باز را تمیز کرده و بپوشانید تا از ورود باکتری ها به داخل و ایجاد عفونت جلوگیری کنید.
- هرگز جوشی را که قبلاً داشتید نکنید یا فشار ندهید.زیرا با این کار ممکن است باکتری را پخش کنید.
منبع: healthline.com