تشخیص سندروم آگونیز ( Aagenaes )
بیماریها و راه درمان, پیشگیری بهتر از درمان. , شیرین کریمی
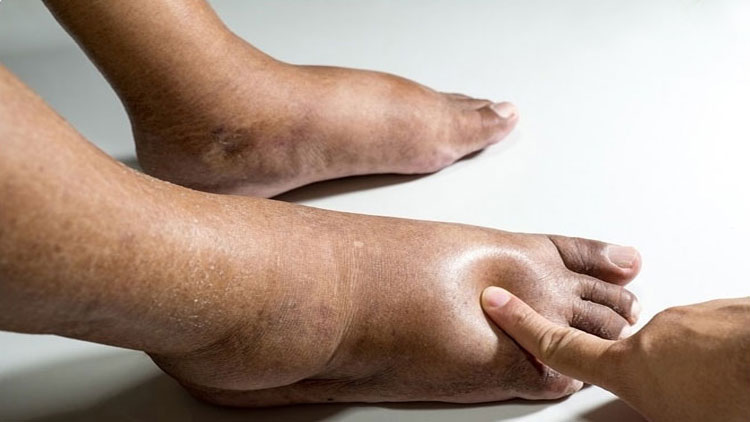
سندروم آگونیز بیماری نادر و تنها نوع خیز لنفاوی موروثی (بادکردگی بافتهای زیر جلدی بهعلت جمعشدن مایع لنف به طور زیاد در آنجا) است که تا کنون شناختهشده است، سندروم آگونیز موجب کند شدن یا منجر به توقف جریان خون در صفرا و در نتیجه احتباس و جمعشدن صفرا در کبد میشود. با این وجود، خیز لنفاوی ممکن است به علت بیماریهای کبدی نهفتۀ دیگر یا اختلالات سیستم لنفاوی نیز ایجاد شود.
سندروم آگونیز، در هنگام تشخیص به سادگی میتواند با انسداد و تحلیل صفراوی اشتباه گرفته شود و منجر به عمل جراحی غیرضروری بشود. از این رو، یک تشخیص مناسب ضروی است تا بتوان درمان بالینی صحیح برای سندروم آگونیز را آغاز کرد.
تشخیص سندروم آگونیز چالشبرانگیز است چراکه علائم اولیۀ خیز لنفاوی به سختی نمایان میشوند و همین باعث ایجاد تأخیرِ بیشتر در شروعکردنِ مداخلۀ پزشکی به منظور درمان سندروم آگونیز میشود.
اگر فردی از ابتدا در خانواده مبتلا به سندروم آگونیز باشد، تا زمانی که نشانههای خیز لنفاوی ظاهر نشود تشخیص آن دشوار میشود. احتباس و جمعشدن صفرا در کبد را میتوان در سال اول تولد تشخیص داد اما در برخی از بیمارانِ مبتلا به سندروم آگونیز، خیز لنفاوی به تدریج و با افزایش سن رشد میکند.
تشخیص بر اساس ارزیابی بالینی
یرقان، ادرار تیره رنگ، مدفوع رنگپریده، خستگی و خارش نشانههای معمول برای تشخیص جمعشدگی صفرا در داخل و خارج از کبد است که این نشانهها، تشخیص علت اصلی و واقعی را دشوار میسازد.
یک ارزیابی کامل از تاریخچۀ بیمار و معاینۀ جسمی دقیق برای تشخیص سندروم آگونیز ضروری است.
وجود سندروم آگونیز در سابقۀ خانوادگی میتواند به عنوان یافتۀ اصلی در تحقیقات بالینی اینگونه بیماران در نظر گرفته شود. مراحل اولیۀ تشخیص بالینی خیز لنفاوی، چالشبرانگیزترین مرحله است و تا زمانی که علائم بیماری ظاهر نشوند تأیید ابتلا به سندروم آگونیز به تأخیر میافتد.

بسته به زمان آغاز بیماری، خیز لنفاوی میتواند به سه دسته تقسیم بشود: مادرزادی، زودرس و دیررس. در مورد خیز لنفاوی مادرزادی، نشانههای بیماری به طور معمول در دو سال اول تولد نمایان میشود.
در خیز لنفاوی زودرس، آغاز بروز علائم بیماری بین دو تا ۳۵ سالگی رخ میدهد، با این همه، در اغلب موارد نزدیک به دوران بلوغ علائم آشکار میشود. خیز لنفاوی دیررس نیز نوعی خیز لنفاوی ذاتی (موروثی) است که معمولاً پس از ۳۵ سالگی رخ میدهد. میزان غیرطبیعیبودن لیپدهای خون [مثل کلسترول، تریگلیسیرین وچربیهای فسفولیپید] و فشار خون بالا در مدخل وریدی کبد نیز از یافتههای تشخیص بالینی در سندروم آگونیز هستند.
** علائم زیستی سندروم آگونیز
یرقان معمولاً با شناسایی علائم زیستی معین، از طریق آزمایش خون تشخیص داده میشود. در ماه اول تولد، نوزادی که سندروم آگونیز دارد دچار سطح بالایی از غلظت سِرم بیلیرویین (رنگدانهای که از انحطاط هموگلوبین در سرم خون ایجاد شده است) میشود که ممکن است بهتدریج تا بعد از ۳ یا ۴ سالگی به حد نرمال بازگردد.
افزایش سطح اسید صفراوی، برای مثال، بیش از ۴۰ μmol/L در طی ۶ ماهِ اول تولد مشاهده شده است که بهتدریج به یک میزان پایین آمده است و تا ۶ سالگی به یک سطح بالای متعادل رسیده است.
آسپارتات ترانس آمیناز (ALT) و آلانین ترانس آمیناز (AST) دو آنزیم کبدی هستند که سطوح آنها در خون در طول ماه اول تولد بسیار بالا میرود و بعد در ۲ تا ۳ سالگی تا سطح متعادلی افت میکند.
حد بالای سطح گاما گلوتامیل ترانس پپتیداز اغلب دوبرابر بیشتر از حد نرمال است. استفاده از فنوباربیتال ممکن است سطح گاما گلوتامیل ترانس پپتیداز را، بخصوص در بیماران مبتلا به سندروم آگونیز بیشتر افزایش دهد.
** تحقیقات سودمند (ابزاری)
تعدادی تحقیقات ضروری به منظور ارزیابی و تعیین وضعیت کبدی وجود دارد: اولتراسونوگرافی شکمی و کلانژیوپانکریتوگرافی با تشدید مغناطیسی (MRCP) دو تکنیک برای تشخیص سندروم آگونیز هستند. با این حال، در برخی از بیماران، نتایج این آزمایشها ممکن است نامشخص و نامفهوم باشد. در چنین مواردی، سرم بیماران برای ایجاد پادتنهای آنتیمیتوکندریایی (AMA) یا نمونهبرداری کبد آنالیز میشود و لنفوسینتگرافی نیز برای تعیین ماهیت و مطالعۀ آناتومی لنفاوی مورد استفاده قرار میگیرد.
وجود خیز لنفاوی از طریق روشهای زیر تشخیص داده میشود:
لنفوسینتگرافی Lymphoscintigraphy
پرتونگاری مقطعی محاسبهای (سی تی) Computed tomography
تصویربرداری رزونانس مغناطیسی (ام آر آی) Magnetic resonance imaging
اولتراسوند دوبخشی Duplex ultrasound
** یافتههای ژنتیکی
تاکنون روشن نشده است که به طور دقیق چه جهش ژنتیکی موجب سندروم آگونیز میشود. در مطالعات اخیر، در سندروم آگونیز یک الگوی ارثی بازگشتی اتوزومال (مربوط به کروموزوم غیرجنسی) نشان داده شده است و به نظر میرسد که شاخۀ بلند کروموزوم ۱۵q علّت ژنتیکی آن باشد، اما اینها در موارد دیگر ثابت نشده است.
نویسنده: نیتا شارما داس، دکترای طب طبیعی
منبع : news-medical.net