چه کسی دچار بیرونزدگی دیسک کمر میشود؟
بیماریها و راه درمان, پیشگیری بهتر از درمان
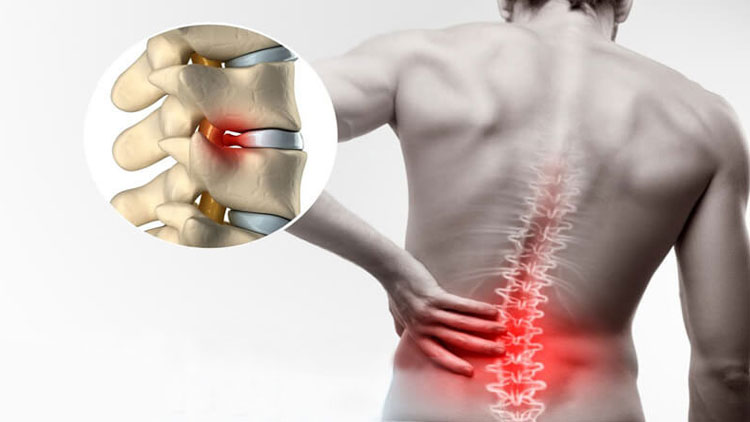
فتق دیسک بینمهرهای (به انگلیسی: Intervertebral Disc Herniation)، بیرونزدگی دیسک کمر عارضهای است که بعلت ضربه یا بلندکردن جسم سنگین یا گاهی خود به خود در ستون فقرات اتفاق میافتد و طی آن آزاد شدن بخش مرکزی دیسک یا هسته دیسک (نوکلئوس پالپوزوس) ∗از قسمت محیطی آن یعنی آنولوس فیبروزوس ∗ باعث فشار بر روی ریشههای عصبی و ایجاد علائم بالینی میگردد.
دیسک بین مهرهای که (در این مقاله بطور اختصار دیسک خوانده میشود) به صورت بالشتک یا صفحهای بین دو جسم مهره در ستون فقرات قرار میگیرد و جذبکننده فشارهایی است که به ستون مهرهها وارد میشود؛ بنابراین دیسکها همانند یک کمک فنر، ضربات وارده به ستون فقرات را خنثی میکنند. این عناصر به هنگام اعمال فشار، قابلیت تغییر شکل داشته و بدین طریق شدت ضربات را کاهش میدهند. شکل اصلی دیسکها زمانی که تحت فشار نباشند، کروی است؛ ولی هنگامی که در حد فاصل مهرهها قرار میگیرند، تحت تأثیر فشار وارده، پهن میشوند و شکل تخم مرغ را به خود میگیرند. دیسکها در ناحیه کمری (لومبار) به علت تحرک زیاد، ارتفاع بیشتری دارند. دو دیسک بین مهرهای L4-L5 و L5-S1 (قسمت پایینی کمر) که از تحرک بالایی برخوردار هستند، نسبت به دیسکهای فقرات کمری فوقانی ضخامت بیشتری دارند.
هر دیسک شامل دو قسمت است:
بخش مرکزی بنام هسته دیسک که نرم و مقدار آب آن نسبت به الیاف کلاژن آن بیشتر است. به این قسمت، نوکلئوس پالپوزوس میگویند.
هسته دیسک یک بخش قابل اتساع است. دیسکها در طول روز مقداری از آب خود را از دست میدهند و در نتیجه کوتاهتر شده، ولی با استراحت دوباره به طول اولیه خود برمی گردند. براین اساس، ممکن است بهطور طبیعی اختلاف قدی حدود ۲ سانتیمتر از صبح تا عصر ایجاد شود.
بخش محیطی که هسته دیسک را دربر میگیرد. این قسمت، حلقه فیبری یا آنولوس فیبروزوس نامیده میشود. جنس بخش محیطی از نوع غضروف رشتهای (فیبروکارتیلاژ) است.
خاصیت ارتجاعی دیسک بستگی به کافی بودن مقدار آب موجود در هسته مرکزی و سالم بودن حلقه لیفی آن دارد. فشارهای اعمال شده به هسته دیسک به بخش محیطی دیسک انتقال مییابد. از این نظر، بخش محیطی در حفاظت از قسمت مرکزی نقش اساسی دارد.
فتق دیسک بین مهرهای در بین عموم مردم و حتی پزشکان بنامهای متفاوتی خوانده میشود بطور عمده بنام دیسک و فتق دیسک ویا بطور اشتباه سیاتیک گفته میشود ولی اصطلاحات دیگری که آسیب وارده را بیان میکنند و در گفتگوی پزشکی مرسومند عبارتند از برجستگی دیسک ∗ سُرخوردگی دیسک∗ جابجائی ∗ و فتق دیسک∗ البته آنچه که علائم دیسک واقعی رادارد همان حالت فتق کامل است.
دیسکها انعطافپذیر بوده و هر دیسک بین دو مهره قرار میگیرد. کشیدگی، پیچخوردگی و فشار به ناحیه کمر که به عناصر پشتی ستون فقرات آسیب وارد میکند، میتواند به دیسک یا دیسکهایی که در جلو بین دو جسم مهرهای قرار میگیرد نیز صدمه وارد کند. هر دو قسمت محیطی و مرکزی دیسک آسیب پذیرند ولی اصطلاح فتق زمانی کاربرد دارد که قسمت مرکزی دچار آسیب شدید گردد که در این موارد، فتق با پارگی قسمت محیطی نیز همراه است. فتق هسته دیسک ممکن است در نتیجه اعمال نیروهای بیش از اندازه، نیروهای کم اما مداوم و مکرر بر روی دیسک یا وجود آنولوس معیوب پیش آید.
فتق دیسک میتواند بعلت ساییدگی تدریجی و پارگی خود به خود بخصوص در افرادی که کار نشسته دائمی دارند اتفاق افتد اما در اشخاصی که به حمل و نقل اجسام سنگین اشتغال دارند بیشتر از افراد دیگر است. در پارگیهای در اثر سائیدگی، بیماران دورههای دردهای طولانی و خفیف دارند ولی در پارگیهای حاد درد ناگهانی و شدید است. فشار داخل دیسک در حالت ایستاده کمتر از حالت نشسته و در حال نشسته کمتر از موقعی است که شخص در حالت ایستاده بطرف پائین خم میشود. در حرکت شدید خم شدن، هسته مرکزی دیسک به لبه پشتی الیاف حلقوی دور خود فشار آورده و آن را اگر ضعیف شده باشد پاره میکند و بطرف ریشه عصبی مربوط به آن دیسک فشار وارد میآورد.
هرچند وجود فشار دیسک بیرون زده، از عوامل اصلی علائم بالینی است، اما رادیکولیت شیمیائی∗ امروزه یکی از عوامل مهم در ایجاد درد کمر بحساب میآید و نمیتوان فقط وجود فشار روی نخاع یا ریشه عصبی را تنها عامل ایجاد درد دانست. آزاد شدن فاکتور التهابی TNF که بطور عمده از پارگی دیسک حاصل میشود خود باعث تخریب و نکروز و اضمحلال و فساد بقیه دیسک شده و این التهاب در ایجاد درد مؤثر است. همچنین بعضی گزارشهای علمی عوامل ژنتیک و جهش ژنی را در ایجاد فتق دیسک مؤثر دانستهاست.
شواهدی وجود دارد که بیرونزدگی دیسک بینمهرهای که میتواند باعث کمردردهای مزمن شود در افرادی بیشتر دیده میشود که شکل مهرههای کمر آنها به مهرههای شمپانزهها و اورانگوتانها شباهت بیشتری دارد؛ به عبارت دیگر مهرههای کمر این افراد از نظر تکاملی کمتر برای راه رفتن روی دو پا تطبیق پیدا کردهاست. یکی از توضیحاتی که در این باره ارائه شده این است که در مسیر تکامل از موجودی چهار دست و پا به انسان دو پا، فشار بر روی ستون مهرهها افزایش یافتهاست. نتایج این پژوهش این فرضیه را که کمردرد ممکن است منشأ تکاملی داشته باشد تقویت میکند. شیوع بیماریهای ستون فقرات در انسان بیشتر از نخستیها است.
آیا دیسک کمر خوب میشود؟
در اغلب موارد بیماران مبتلا به این مشکل با درمانهای مختلف و بدون جراحی بهبود مییابند ولی باید در نظر بگیرید احتمال عود مجدد این بیماری وجود دارد. پس به یاد داشته باشید مسائل ایمنی همچون پرهیز از بلند کردن اجسام سنگین را رعایت نمایید.
بیمارانی که تحت عمل جراحی قرار میگیرند به شرط آنکه انتخاب بیمار مناسب باشد و جراحی به خوبی صورت گیرد به احتمال ۹۰ درصد به درمان قطعی دیسک کمر میرسند.
علائم دیسک کمر چیست؟
فتق دیسک علاوه بر کمر ممکن است در گردن نیز رخ دهد و موجب ایجاد درد در ناحیه شانهها، گردن و بازو شود. اگر فشار وارده از بیرونزدگی دیسک در ناحیه کمر زیاد باشد، افزون بر احساس درد، بیمار علائم دیگری را نیز تجربه خواهد نمود که از جملهی آنها میتوانیم به این موارد اشاره کنیم:
گزگز و مورمور
بیحسی
سرد یا گرم شدن
احساس ضعف و درد در ناحیه ساعد، کف دست و انگشتان
احساس درد در کمر، باسن و جلو یا پشت رانها
احساس کشیدگی عضلات پا هنگام خم شدن
درد و بیحسی در یک سمت بدن
دردی که با انجام یک سری حرکات شدت میگیرد.
ضعف عضلانی غیرقابل توصیف
درد پس از بلند شدن و نشستن
انواع آسیبها می تواند منجر به بیرونزدگی مایع داخلی از دیسک گردد. بیرونزدگی دیسک و یا ضعیف شدن آن موجب دردناک شدن این ناحیه میگردد.
یافتههای بالینی
علامت بالا آوردن پا∗ یا آزمایش Lasegue یکی از یافتههای بالینی مهم در بیماران دچارفتق دیسک ناحیه کمری است. درحالی که بیمار دراز کشیدهاست معاینهکننده از زیر پاشنه پای بیمار گرفته و آرام پای بیمار را بلند میکند. اگر فتق دیسک بوجود آمده باشد در حدود زاویه ۴۵ درجه درد تشدید مییابد. هرچند این معاینه ارزش اختصاصی∗ کمی دارد (۲۶٪) ولی دارای ارزش حساسیتی∗۹۱٪ است و منفی بودن تست کمک زیادی به رد کردن تشخیص فتق دیسک میکند.
کاهش قدرت عضلات ضعف و آتروفی عضلانی میتواند از علائم فتق دیسکهای مزمن باشد. کاهش رفلکس تاندون این عضلات نیز از علائم حرکتی (درمقابل علائم حسی) فتق دیسک است. ضعف عضلانی مربوط به ریشه عصبی است که گرفتار فشار دیسک شدهاست مثلاً در فتق دیسک مهره گردن، کاهش قدرت مشت کردن انگشتان دست و در دیسک کمری کاهش قدرت بالا آوردن مچ پا یا انگشت شست پا دیده میشود.
کاهش حس سطحی و عمقی پوست∗ نسبت به محدوده گرفتاری ریشه عصبی، اختلال در حس پوست آن ناحیه بوجود میآید.
اختلال دفع ادرار و مدفوع اختلال فعالیت اسفنکترها در بیمارانی که دچار سندرم دماسبی∗ نخاع بعلت فشار دیسک هستند شایع است.
لنگیدن بعلت ضعف یا فلج عضلات مربوط به ریشه عصبی گرفتار شده بخصوص در عضلات ناحیه سُرین میتواند باعث بروز لنگیدن در بیمار شود.
محل فتق دیسک
در ۹۵ ٪ مواقع فتق دیسکها در ناحیه بین مهره ۴و۵ کمری(L4-L5) یا بین ۵ کمری و اول خاجی(L5-S1) اتفاق میافتند. محل شایع بعدی دیسک بین مهره ۵ و ۶ گردنی است. در مهرههای پشتی بسیار نادر است.فتق معمولاً در قسمت کناری-خارجی رباط حلقوی، که نازک و ضعیف است اتفاق میافتد. در این حال محتویات هسته مرکزی دیسک به ریشه عصبی زیرین فشار میاورد مثلاً فتق دیسک بین مهره کردنی ۵ و ۶ به ریشه عصب ۶ فشار آورده و علائم مربوط به این عصب در دست ظاهر میگردد.
گردنی
در مهرههای ۵ و ۶ شایعتر است و درد و علائم به شانه و کتف و تا انتهای انگشتان میتواند منتشر شود.
پشتی
بعلت پایداری بسیار زیاد مهرههای پشتی فتق دیسک در این ناحیه نادر است.
کمری
درد و علائم در ناحیه سُرین و ران و تا انتهای انگشتان بوده و در حقیقت در مسیر عصب سیاتیک گسترش مییابد. در گرفتاری عصبهای خاجی ممکنست بیمار علائم بیاختیاری ادرار و مدفوع پیدا نماید.
روشهای تشخیصی
تشخیص فتق دیسک مهره توسط پزشکان به کمک بررسی تاریخچه بیمار و توجه به نشانهها و علائمی که بیمار بیان میکند و همچنین با انجام معاینه بالینی امکانپذیر است. روشهای غیر بالینی∗دیگر برای اثبات تشخیص لازم است.
رادیوگرافی هرچند انجام پرتونگاری ساده کمک زیادی به تشخیص فتق دیسک نمیکند، اما روش مناسب و لازم برای موارد مشکوک است. همچنین یرای رد کردن تشخیص بیماریها و ضایعات دیگر کمک میکند.
سی تی اسکن مقطع نگاری کامپیوتری کمک کمی در تشخیص فتق دیسک دارد و برای بررسی قطر کانال نخاع و ضایعه همراه مفید است.
ام آرآی تصویرسازی تشدید مغناطیسی یکی از بهترین امکانات تشخیصی در فتق دیسک است این روش میتواند ریشههای عصبی و نخاع و بافتهای اطراف را به خوبی نشان داده و تغییرات را ثبت کند. در نمای T2 فتق دیسک نمایان میگردد.
میلوگرافی در میلوگرافی با تزریق ماده رنگی مخصوص به فضای مغزی-نخاعی و پرتونگاری همزمان، میتوان ریشههای عصبی و فتق دیسک را مشخص کرد. با متداول شدن ام آرآی استفاده از این روش تقریباً منسوخ شدهاست.
آزمایش انتشار عصب بررسی توان انتشار عصبی و الکترومیوگرافی عضلات، در تشخیص فتق دیسک و یافتن ریشه گرفتار شده کمککنندهاست.
تشخیص افتراقی
علائم و یافتههای بالینی خیلی از بیماریها و عارضههای زیر میتواند شبیه علائم فتق دیسک باشد: التهاب عضلات و غلاف عضلات∗ – آرتروز ستون فقرات – تنگی مجرای نخاعی – التهاب عفونی دیسک یا مهره – غدههای خوشخیم یا بدخیم ستون فقرات – نوروپاتی محیطی – خونریزی داخل نخاع – زونا.
درمان
درمان غیرجراحی
درمان فتق دیسک دراکثر مواقع غیرجراحی است. اگر علائم فتق دیسک شدید نباشد با درمان محافظهکارانه که میتواند درمان دارویی، استراحت و فیزیوتراپی باشد تا حد زیادی درد و ناراحتی بیمار را برطرف کرد. بررسیهای علمی نشان دادهاست که علائم تحریک عصب سیاتیک و درد بیماران پس از سه ماه درمان داروئی و استراحت نسبی و فیزیوتراپی، در ۷۵ ٪ موارد بهبود یافتهاست..” ادامه درمان طبی شامل موارد زیر نیز میباشد:
آموزش روشهای کاستن وزن و فشار روی ستون فقرات.
ادامه فیزیوتراپی و گذاشتن کشش.
ادامه تجویز داروهای ضد التهابی غیر استروئیدی.
احتمال استفاده از داروهای استروئیدی خوراکی. مطالعات اخیر استفاده از داروهای استروئید را به صورت خوراکی مؤثر نشان ندادهاند این از آنجاست که تفاوتی بین استفاده از داروی استروئید سیستمیک و پلاسیبو ملاحظه نشدهاست.
تزریق داروهای استروئید داخل مجرای نخاعی.∗. مطالعات نشان داده که پس از تزریق پیرامون عصب نخایی درد در ۵۵درصد بیماران کاهش یافته و این بهبود در ۵۰ در صد بیش از یک سال دوام دارد. احتمال تأثیر تزریق به مقدار فشار دیسک خارج شده بر روی عصب نخایی بستگی دارد. (این تحقیق نامه برنده جایزه Rob Johnston از جامعه ستون فقرات قاره اقیانوسیه شد.
درمان جراحی
اگر شدت علائم زیاد باشد و با درمان طبی و فیزیوتراپی بهبود نیابد و در ام آر آی(MRI) و میلوگرافی نیز تأیید گردد نیاز به عمل جراحی دارد. بیمارانی که تحت عمل جراحی قرار میگیرند معمولاً دو دستهاند: یا درجاتی از آسیب عصبی قبل از عمل ایجاد شده بود یا فاقد این حالت بودند که باید بعد از عمل جراحی تحت درمان تکمیلی فیزیوتراپی قرار گیرند؛ به خصوص بیمارانی که قبل از عمل درجاتی از صدمه عصبی ایجاد شده باشد.
درمان جراحی با دو روش انجام میشود:
جراحی باز روش متداول و مرسوم در جراحی فتق دیسک میباشد وطی آن دیسک خراب شده تراشیده و برداشته میشود و ممکنست همراه آن جوش دادن مهره بالا و پائین آن هم طی عمل صورت گیرد. در مواردی این جوش دادن توسط پلاتین و پیچ و مهره انجام شده و دو مهره با فاصله ازهم تثبیت میگردند.
جراحی از شکاف کوچک پوستی∗ که خود به دو روش لیزری و آندوسکوپی از طریق برش کوچک پوستی انجام میشود.
طبق گزارشهای معتبر روش جراحی باز نتایج بهتری نسبت به روشهای بسته داشتهاست.
دستکاری
برطبق گزارش سازمان بهداشت جهانی و گزارشهای متعدد دیگر، دستکاری و ماساژهای سنگین و رگ برداری در فتق دیسک مهرهای نه تنها مفید نبوده بلکه با عوارض شدید همراه است.
منابع:
۱- سایت دانشنامهآزاد
۲- bichashk.com