سوال و جوابهای مهم در مورد زخمهای گوارشی
بیماریها و راه درمان, پیشگیری بهتر از درمان,
در گذشته این طور تصور میشد که استرس یا برخی از غذاها میتوانند زخم معده ایجاد کنند. اما امروز محققان شواهدی پیدا نکردهاند که این تئوریها را ثابت نمایند. در عوض مطالعات نشان دادهاند زخم گوارشی، دو علت اصلی دارد: هلیکوباکتر پیلوری و داروهای ضدالتهاب غیراستروئیدی
بیماری زخم گوارشی چیست؟
بیماری زخم گوارشی عارضهای است که در آن، زخمهای دردناکی در دیوارهی مخاطی معده یا ابتدای روده باریک (دئودنوم) ایجاد میشود. به طور طبیعی، لایهی ضخیمی از موکوس، دیوارهی داخلی معده را از اسیدهای گوارشی محافظت میکند؛ اما خیلی چیزها میتوانند این لایهی محافظ را ضعیف کنند و اجازه دهند اسید معده به بافت آسیب بزند.
چه افرادی بیشتر ممکن است دچار زخم گوارشی شوند؟
یکدهم افراد به زخمهای گوارشی دچار میشوند.
ریسک فاکتورهای این عارضه بیشتر شامل موارد زیر میشوند:
. استفادهی مکرر از داروهای ضدالتهابی غیراستروئیدی، گروهی از داروهای رایج مسکن که شامل ایبوپروفن (ادویل) میشوند
. سابقهی زخمهای گوارشی در خانواده
. بیماریهایی مانند بیماری کبد، کلیوی یا ریوی
. مصرف الکل
. سیگار کشیدن
چه چیزهایی سبب زخم گوارشی میشوند؟
در گذشته این طور تصور میشد که استرس یا برخی از غذاها میتوانند زخم معده ایجاد کنند. اما امروز محققان شواهدی پیدا نکردهاند که این تئوریها را ثابت نمایند. در عوض مطالعات نشان دادهاند زخم گوارشی، دو علت اصلی دارد:
. هلیکوباکتر پیلوری
. داروهای ضدالتهاب غیراستروئیدی
هلیکوباکتر پیلوری
هلیکوباکتر پیلوری معمولاً معده را درگیر میکند. تقریباً ۵۰ درصد از جمعیت دنیا دچار عفونت هلیکوباکتر پیلوری هستند و اغلب علامتی هم ندارند. محققان عقیده دارند افراد میتوانند این باکتری را از شخصی به شخص دیگر انتقال بدهند، خصوصاً در دوران کودکی.
هلیکوباکترپیلوری به لایهی موکوس سیستم گوارشی میچسبد و سبب التهاب میشود که میتواند این لایهی محافظ را تخریب نماید. این تخریب مشکلساز است زیرا معدهی شما دارای اسیدهای بسیار قوی برای هضم غذاست. اگر معده، لایهی محافظ نداشته باشد، این اسیدها میتواند بافت معده را بخورند.
اما برای بیشتر افراد، وجود هلیکوباکترپیلوری، اثر منفی خاصی ندارد. تنها ۱۰ تا ۱۵ درصد از افرادی که هلیکوباکتر پیلوری دارند در نهایت دچار زخم معده میشوند.
داروهای مسکن غیراستروئیدی
علت اصلی دیگر زخم گوارشی، استفاده از داروهای ضدالتهاب غیراستروئیدی است. یعنی گروهی از داروها که برای تسکین درد به کار میروند. داروهای ضدالتهاب غیراستروئیدی میتوانند لایهی موکوس سیستم گوارش را از تضعیف کنند. این داروها این پتانسیل را دارند که موجب زخمهای گوارشی شوند:
استامینوفن یک ضدالتهاب غیراستروئیدی نیست و به معده آسیب نمیزند. افرادی که نمیتوانند داروی ضدالتهاب غیراستروئیدی مصرف کنند اغلب استامینوفن برایشان تجویز میشود. هرکسی که ضدالتهاب غیراستروئیدی مصرف میکند دچار زخم گوارشی نمیشود. بلکه داروی ضدالتهاب غیراستروئیدی در کنار عفونت هلیکوباکتر پیلوری این پتانسیل را دارد که خطرناک باشد. کسانی که هلیکوباکتر پیلوری دارند و اغلب از این داروها استفاده میکنند، بیشتر احتمال دارد به لایهی موکوس گوارش خود آسیب بزنند و این آسیب میتواند شدیدتر باشد.
ابتلا به زخم معده در اثر مصرف داروهای ضدالتهاب غیراستروئیدی در صورت شرایط زیر نیز بیشتر میشود:
. مصرف دوزهای بالای ضدالتهابهای غیراستروئیدی
. سن ۷۰ سال به بالا
. خانم بودن
. مصرف کورتیکواستروئیدها یا همان کورتونها (داروهایی که پزشک برای آسم، آرتریت یا لوپوس تجویز میکند) همزمان با مصرف داروهای ضدالتهاب غیراستروئیدی
. مصرف داروهای ضدالتهاب غیراستروئیدی به طور پیوسته و درازمدت
. داشتن سابقهی زخم گوارشی
علتهای نادر زخمهای گوارشی
شرایط و عوامل دیگری هم میتوانند سبب ایجاد زخمهای گوارشی شوند اما کمتر شایعاند:
. بیماری جدی ناشی از عفونتهای گوناگون
. عمل جراحی
. مصرف دیگر داروها، مانند استروئیدها
داشتن بیماری نادری به نام سندرم زولینگر – الیسون نیز میتواند احتمال زخم گوارشی را افزایش دهد. این عارضه سبب تشکیل توموری از سلولهای تولیدکنندهی اسید در سیستم گوارش میشود. این تومورها میتواند سرطانی یا خوشخیم باشند. سلولهای این تومور، مقدار زیادی اسید تولید میکنند که به بافت معده آسیب میزند.
آیا قهوه و غذاهای تند میتوانند سبب زخم معده شوند؟
این باور اشتباه بسیار رایج است که قهوه و غذاهای تند باعث زخم معده میشوند. در گذشته زیاد میشنیدیم که افرادی که زخم معده دارند باید رژیم غذایی خاصی داشته باشند. اما امروزه میدانیم که اگر زخم معده دارید باز هم میتوانید از انواع و اقسام غذاها لذت ببرید، تا زمانی که علائمتان بدتر نشوند. فقط زیادهروی ذر افرادی که زخم معده دارند آنرا تحریک میکند.
برخی از علائم زخمهای گوارشی
بعضی از افرادی که زخم گوارشی دارند، هیچ علامتی ندارند. اما علائم این عارضه میتواند شامل موارد زیر باشد:
. درد سوزش مانند یا گرسنگی مانند در وسط یا بالای معده که بین وعدههای غذایی یا شبها سراغتان میآید
. دردی که اگر چیزی بخورید یا داروی ضد اسید مصرف کنید موقتاً فروکش میکند
. نفخ
. سوزش سر دل
. استفراغ یا تهوع
در موارد شدید، علائم میتوانند شامل این موارد بشوند:
. مدفوع سیاه (به دلیل خونریزی)
. استفراغ
. کاهش وزن
. درد شدید در قسمت وسط به سمت بالای شکم
زخمهای گوارشی چگونه تشخیص داده میشوند؟
پزشک ممکن است تنها با صحبت کردن با شما در مورد علائمی که دارید، تشخیص دهد که زخم گوارشی دارید. اگر دچار زخم گوارشی شدهاید و داروی ضدالتهاب غیراستروئیدی هم مصرف نمیکنید، پس به احتمال زیاد هلیکوباکتر پیلوری دارید. برای تائید این تشخیص لازم است تستهای زیر را انجام دهید:
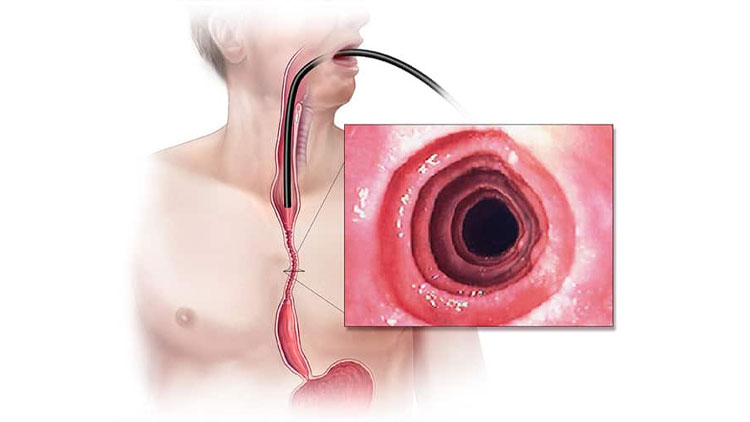
آندوسکوپی
اگر علائمتان شدید باشند، پزشک توصیه میکند آندوسکوپی انجام دهید تا معلوم شود زخم دارید یا نه. در این مرحله، پزشک یک اندوسکوپ را از راه حلق وارد معدهتان میکند تا ناهنجاریهای احتمالی را بهدقت ببیند.
تستهای هلیکوباکتر پیلوری
تستهای مربوط به هلیکوباکتر پیلوری امروزه استفادهی گستردهای دارند و پزشک با کمک آنها درمان مناسب را تجویز میکند تا این باکتریها از بین بروند و علائمتان برطرف شوند. تست تنفس، سادهترین راه شناسایی هلیکوباکتر پیلوری است. با آزمایش خون یا آزمایش مدفوع هم میتوان این باکتری را تشخیص داد. ضمناً نمونهبرداری حین آندوسکوپی هم میتواند به تشخیص هلیکوباکتر پیلوری کمک کند.
تستهای تصویری
البته کمتر متداول است اما از تستهای تصویری مانند عکس با اشعه ایکس و سیتیاسکن هم میتوان برای تشخیص زخمهای گوارشی استفاده کرد. قبل از انجام این تستهای تصویری شما باید مایعی بنوشید که سیستم گوارش را پوشش میدهد و زخمها را در دستگاه قابل رویتتر میکند.
آیا زخمهای گوارشی خودبهخود التیام مییابند؟
هرچند زخمهای گوارشی گاهی خودبهخود خوب میشوند اما شما نباید علائم هشداردهندهی آن را نادیده بگیرید. زخمهای گوارشی در صورت عدم درمان درست میتوانند منجر به مشکلات جدیتری شوند مانند:
. خونریزی
. سوراخ شدن دیوارهی معده
. انسداد خروجی معده در اثر تورم یا اسکار که باعث میشود راه معده به روده باریک مسدود شود
چه درمانهایی برای زخمهای گوارشی وجود دارند؟
اگر زخم گوارشیتان خونریزی داشته باشد، پزشک حین آندوسکوپی با تزریق داروهایی آن را درمان خواهد کرد. همچنین پزشک میتواند بافت آسیب دیده را بسوزاند تا زخم بسته شده و خونریزی متوقف شود.
برای بیشتر افراد پزشکان داروهای زیر را جهت درمان زخمهای گوارشی تجویز میکنند:
مهارکنندههای پمپ پروتون: این داروها، اسید معده را کاهش میدهند تا زخم فرصت التیام داشته باشد.
مهارکنندههای گیرندهی هیستامین: این داروها نیز تولید اسید معده را کاهش میدهند.
آنتیبیوتیکها: این داروها باکتریهای را از بین میبرند. پزشکان از آنها برای درمان هلیکوباکتر پیلوری استفاده میکنند.
داروهایی که نقش حفاظتی دارند: این داروها زخم را پوشش میدهند و در لایهای محافظ آن را نگه میدارند تا جلوی آسیب بیشتر در اثر آنزیمها و اسیدهای گوارشی گرفته شود.
چگونه میتوان از زخمهای گوارشی پیشگیری کرد؟
. از پزشکتان بپرسید امکان جایگزین کردن داروهای ضدالتهاب غیراستروئیدی وجود دارد یا خیر
. اگر نمیتوانید مصرف داروهای ضدالتهاب غیراستروئیدی را متوقف کنید از پزشکتان در مورد اقدامات پیشگیرانه سؤال کنید
. سعی کنید کمترین دوز داروهای ضدالتهاب غیراستروئیدی را آن هم همراه با غذا مصرف کنید
. سیگار را ترک کنید
. الکل ممنوع
آیا زخمهای گوارشی قابل درمان هستند؟
در بیشتر موارد درمان، علت اصلی زخم گوارشی را هدف میگیرد (معمولاً هلیکوباکتر پیلوری یا مصرف داروی ضدالتهاب غیراستروئیدی است) و در رفع زخمهای گوارشی مؤثر واقع میشود. البته زخمهای گوارشی میتوانند تکرار شوند، مخصوصاً اگر هلیکوباکتر پیلوری به طور کامل از سیستم گوارشی پاکسازی نشود یا مصرف داروهای ضدالتهاب غیراستروئیدی یا کشیدن سیگار ادامه پیدا کند.
درمان زخمهای گوارشی چقدر طول میکشد؟
به طور کلی چند هفته طول میکشد تا یک زخم گوارش التیام بیابد.
آیا نوشیدن شیر به زخم معده کمکی میکند؟
خیر. شیر فقط میتواند درد و ناراحتی زخم معده را موقتاً تسکین دهد زیرا مخاط معده را میپوشاند. ضمناً شیر باعث میشود معدهی شما اسید بیشتری تولید کند که میتواند زخم را تشدید نماید.
آیا مجاز به مصرف داروهای ضداسید هستید؟
آنتیاسیدها موقتاً علائم زخم گوارشی را تسکین میدهند اما میتوانند در تأثیرگذاری داروهای تجویزشده اختلال ایجاد نمایند. در مورد مصرف آنتیاسیدها با پزشکتان مشورت کنید.
کسی که زخم گوارشی دارد چه باید بخورد؟
هنوز ثابت نشده که چه غذاهایی تأثیر مثبت یا منفی بر زخم گوارشی دارند. اما داشتن یک رژیم غذایی خوب و متعادل و ورزش کافی و خواب باکیفیت برای سلامت عمومیتان لازم است.
از پزشکم چه سؤالهایی باید بپرسم؟
در صورتی که زخم گوارشی دارید سؤالهای زیر را از پزشک خود بپرسید:
. به جای ضدالتهابهای غیراستروئیدی چه داروی مسکنی میتوانم مصرف کنم؟
. از کجا باید بفهمم هلیکوباکتری پیلوری من از بین رفته است؟
. از کجا باید بفهمم زخم گوارشیام درمان شده است؟
. طی دورهی درمان چه راهکارهای خانگی میتوانم برای تسکین علائم به کار ببرم؟
در نهایت این که:
برخلاف باور عموم، زخمهای گوارشی در اثر استرس یا غذاهای خاصی ایجاد نمیشوند و بیشتر اوقات، باکتریها عامل این عارضه هستند. پزشکان میتوانند با استفاده از آنتیبیوتیکها و دیگر داروها، باکتریها را از بین ببرند.
اگر اخیراً زیاد از داروهای آنتیاسید استفاده میکنید یا مدام مجبورید چیزی بخورید تا درد سوزش داری که در معده احساس میکنید تسکین پیدا کند یا علائم دیگری از زخم معده را دارید، بهترین کاری که میتوانید بکنید این است که به پزشک مراجعه کنید. درمان مناسب میتواند یک زخم گوارشی را در ظرف چند هفته التیام ببخشد.
منبع: tebyan.net