اسپوندیلوز: همه آنچه که باید بدانید
بیماریها و راه درمان , پیشگیری بهتر از درمان , فرناز اخباری
به گزارش سایت medicalnewstoday.com
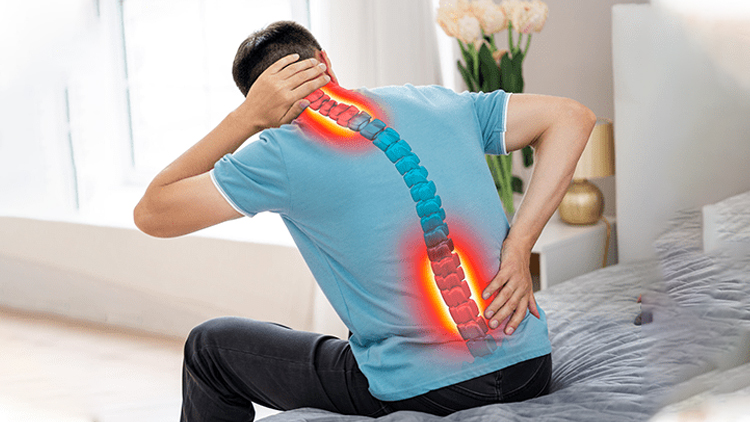
اسپوندیلوز نوعی آرتریت است که در اثر سایش و پارگی ستونفقرات ایجاد میشود. هنگامی که دیسکها و مفاصل تحلیل میروند و یا زمانی که خارهای استخوانی روی مهرهها رشد میکنند یا هر دو حالت باهم اتفاق میافتد. این تغییرات میتواند حرکت ستونفقرات را مختل کند و بر اعصاب و سایر عملکردها تأثیر بگذارد.
اسپوندیلوز گردنی شایعترین نوع اختلال پیشرونده است که در طول پیری گردن را درگیر میکند.
طبق گفته آکادمی جراحان ارتوپدی آمریکا، بیش از ۸۵ درصد از افراد بالای ۶۰ سال به اسپوندیلوز گردنی مبتلا هستند.
انواع دیگر اسپوندیلوز در قسمتهای مختلف ستون فقرات ایجاد میشود:
- اسپوندیلوز توراسیک وسط ستونفقرات را درگیر میکند.
- اسپوندیلوز کمری کمر را درگیر میکند.
- اسپوندیلوز چند سطحی بیش از یک قسمت از ستونفقرات را تحت تاثیر قرار میدهد.
اثرات اسپوندیلوز در بین افراد متفاوت است، اما معمولاً مشکلات جدی ایجاد نمیکنند.
هنگامی که یک فرد علائمی دارد، این علائم اغلب شامل درد و سفتی است که میآیند و میروند.
استئوآرتریت ستونفقرات اصطلاح دیگری برای اسپوندیلوز است. استئوآرتریت آرتریت ناشی از ساییدگی را توصیف می کند. که می تواند هر مفصلی در بدن را تحت تاثیر قرار دهد.
علل اسپوندیلوز
ستونفقرات به نگه داشتن ساختار بدن کمک میکند و بیشتر وزن بدن را تحمل میکند. همچنین تقریباً تمام شاخههای عصبی اصلی که از مغز خارج میشوند را حمل میکند و از آن محافظت میکند. ستونفقرات منحنی است، و بصورت مستقیم نیست، و قسمتهای گردنی، سینهای و کمری ستونفقرات حاوی ۲۴ استخوان است که به عنوان مهره شناخته میشوند. بین این مهرهها مفاصلی وجود دارد که به ستونفقرات اجازه حرکت انعطافپذیر میدهد. به آنها مفاصل فاست میگویند.
همچنین، بافت نرم و لاستیکی به نام دیسکهای بین مهرهای، مهرهها را جدا میکند که شامل صفحات انتهایی غضروف و یک قسمت بیرونی سخت، حلقه فیبروزوس، اطراف هسته داخلی هسته پالپوزوس است.
دیسکهای بین مهرهای باعث کمک به حرکت نرم ستون مهرهها میشوند و در برابر هر گونه ضربه، استخوانها را محافظت میکنند.
با بالا رفتن سن، دیسکها خشکتر، نازکتر و سختتر میشوند و بخشی از توانایی ضد اصطکاک را از دست میدهند. به همین دلیل است که احتمال شکستگی فشاری مهره در افراد مسن بیشتر از افراد جوانتر است.
شکستگی فشاری مهره در نتیجه از بین رفتن استخوان در ستونفقرات است که معمولا با پوکی استخوان رخ میدهد. مفاصل فاست بین مهرهها نیز به دلیل سایش و پارگی سطح غضروف آنها با افزایش سن عملکرد کمتری دارند. با فرسایش غضروف، استخوانها شروع به ساییدگی میکنند و باعث اصطکاک میشود. این میتواند منجر به تشکیل تودههای استخوانی شود که به آن خار استخوانی میگویند. از بین رفتن بافتهای لاستیکی و ایجاد خار، ستونفقرات را سفتتر میکند. حرکت پشت نیز سختتر میشود و اصطکاک افزایش مییابد.
عوامل خطر
ساییدگی روزانه در طول زمان علت کلی اسپوندیلوز است.
این تغییرات بسته به عوامل خطر هر فرد، بر افراد متفاوت تأثیر میگذارد.
عوامل خطر عبارتند از:
- داشتن عامل ژنتیکی؛
- داشتن چاقی یا اضافه وزن؛
- داشتن یک سبک زندگی بیتحرک همراه با کمبود ورزش؛
- صدمه به ستونفقرات یا تحت عمل جراحی ستونفقرات؛
- سیگار کشیدن؛
- داشتن شغلی که نیاز به حرکات تکراری یا تحمل وزن دارد که ستونفقرات را درگیر میکند؛
- داشتن یک وضعیت سلامت روان، مانند اضطراب یا افسردگی؛
- داشتن آرتریت پسوریاتیک.
علائم اسپوندیلوز
اکثر افراد مبتلا به اسپوندیلوز وابسته به سن هیچ علامتی ندارند. برخی از افراد برای مدتی علائم دارند، اما پس از آن از بین میروند. گاهی اوقات، یک حرکت ناگهانی میتواند علائم را ایجاد کند.
علائم شایع سفتی و درد خفیف است که به دنبال حرکات خاص یا دورههای طولانی بدون حرکت بدتر میشود، مثلاً در حالت نشستن مدت طولانی این حالت بدتر میشود.
علائم شدیدتر عبارتند از:
- احساس ساییدن یا ترکیدن هنگام حرکت دادن ستونفقرات؛
- ضعف در دستها یا پاها؛
- هماهنگی ضعیف بین اعضا؛
- اسپاسم و درد عضلانی؛
- سردرد؛
- از دست دادن تعادل و مشکل در راه رفتن؛
- از دست دادن کنترل مثانه یا روده.
عوارض اسپوندیلوز
برخی از تغییرات اولیه یا علائم به پزشکان کمک میکند تا تشخیص دهند که فرد چه نوع اسپوندیلوز دارد. بر اساس تحقیقاتی که در BMJ در سال ۲۰۰۷ منتشر شد، در افراد دیگر، همین مسائل میتوانند به عنوان عوارض ایجاد شوند.
در زیر نمونههایی از این نوع تغییرات میباشد:
- تنگی کانال نخاعی: در کانال نخاع اعصاب وجود دارند. علائم شامل درد در گردن یا پشت و مشکلات پا و بیحسی یا ضعف است که ممکن است به پایین پا کشیده شود.
- رادیکولوپاتی سرویکال: تغییرات در دیسک یا استخوان میتواند باعث گیرکردن اعصاب ستونفقرات شود که منجر به درد شدید، بیحسی و حساسیت مفرط میشود.
- میلوپاتی اسپوندیلوتیک گردنی: شامل فشرده شدن نخاع است. علائم شامل درد و بیحسی در اندامها، از دست دادن هماهنگی در دستها، عدم تعادل و مشکل در راه رفتن و در مراحل بعدی مشکلات مثانه است.
- اسکولیوز: تحقیقات نشان میدهد که ممکن است بین انحطاط مفاصل فاست و اسکولیوز در بزرگسالان ارتباط وجود داشته باشد.
این تغییرات میتواند علائم دیگر را بدتر کند. محل علائمی مانند درد به بخشی از ستونفقرات بستگی دارد که اسپوندیلوز بر آن تأثیر میگذارد.
درمان اسپوندیلوز
اکثر موارد اسپوندیلوز فقط سفتی و درد خفیف است و گاه به گاه ایجاد میشوند و نیازی به درمان ندارند.
درمانهای خانگی
اگر فردی درد را تجربه کرد، میتواند موارد زیر را امتحان کند:
- داروهای مسکن بدون نسخه: داروهای ضدالتهابی غیراستروئیدی NSAIDs))، مانند ایبوپروفن، ممکن است کمک کنند.
- فعالیت بدنی: ورزشهای ملایم، مانند شنا یا پیادهروی، میتواند به حفظ انعطافپذیری و تقویت عضلات حمایت کننده از ستونفقرات کمک کند.
- بهبود وضعیت بدنی: به عنوان مثال، خمیدن میتواند درد را بدتر کند.
- فیزیوتراپی: یک فیزیوتراپ ممکن است تمرینات یا ماساژ خاصی را پیشنهاد کند.
- پشتیبان: ممکن است فرد نیاز داشته باشد صندلی یا تشکی را انتخاب کند که پشت او را بهتر نگه دارد.
- استراحت در طول دوره های التهاب: زمانی که علائم دردسرساز هستند، سعی کنید مدتی استراحت کنید.
درمانهای جایگزین
برخی از افراد برای مدیریت علائم از موارد زیر استفاده می کنند:
- طب سوزنی؛
- درمان کایروپراکتیک؛
- ماساژ دادن؛
- درمان اولتراسوند؛
- تحریک الکتریکی.
تحقیقات نشان میدهد که برخی از این منابع قابل اعتماد ممکن است برای درد عصبی یا آسیب ناشی از گردن تسکین دهند.
داروها
اگر درد شدید یا مداوم باشد، پزشک ممکن است موارد زیر را توصیه کند:
- تجویز داروهای مسکن؛
- شل کنندههای عضلانی، برای کاهش اسپاسم؛
- داروهایی که درد عصبی را کاهش میدهند؛
- کرمهای موضعی؛
- داروهای استروئیدی، چه به صورت قرص و چه به صورت تزریقی، زمانی که درد شدید است؛
- تزریقی که ترکیبی از داروهای استروئیدی و بیهوشی است.
هدف از تزریق استروئید کاهش درد با کاهش التهاب است. با استفاده از راهنمایی اشعه ایکس، پزشک استروئید را به ریشه های اعصاب آسیب دیده تزریق میکند. با این حال، استروئیدها همچنین میتوانند اثرات نامطلوبی داشته باشند، بنابراین پزشک معمولاً سعی میکند استفاده از آنها را محدود کند. هنگام استفاده از داروها، رعایت توصیههای پزشک ضروری است.
عمل جراحی
پزشک فقط در صورتی که علائم شدید و مداوم باشد و هیچ درمان دیگری کمکی نکرده باشد، جراحی را پیشنهاد میکند. اگر فشرده شدن اعصاب منجر به بیحسی، ضعف یا از دست دادن کنترل روده یا مثانه شود و اگر آسیب بدون جراحی بدتر شود، ممکن است نیاز به جراحی داشته باشد.
نوع جراحی به مشکل و محل آن بستگی دارد. پزشک میتواند مناطق آسیبدیده را با فناوری تصویربرداری مانند اشعه ایکس شناسایی کند. جراحی ممکن است شامل برداشتن دیسک یا تکهای از استخوان که به اعصاب فشار میآورد باشد و سپس مهرههای مجاور را به هم میچسباند. یا ممکن است جراح دیسک آسیبدیده را با دیسک مصنوعی جایگزین کند. در گذشته، جراحی ستونفقرات یک عمل بزرگ بود. اکنون، جراحی آندوسکوپی – یا Key hole – ممکن است یک گزینه باشد. این روش به مراتب کمتر از جراحی باز تهاجمی است.
طبق گفته انجمن جراحان مغز و اعصاب آمریکا، جراحی کم تهاجمی ستونفقرات خطرات کمتری را در بر دارد، زیرا:
- برش کوچکتر است.
- از دست دادن خون در حین جراحی کمتر است.
- احتمال آسیب عضلانی کمتر است.
- بهبودی سریعتر است.
- پزشک میتواند از بی حس کننده موضعی استفاده کند.
همچنین خطر درد و عفونت پس از جراحی کاهش یافته و نیاز کمتری به دارو وجود دارد.
جراحی ستونفقرات کم تهاجمی اغلب یک روش سرپایی است، به این معنی که بسیاری از افراد در همان روز به خانه باز میگردند.
با این حال، اکثر افراد مبتلا به اسپوندیلوز نیازی به جراحی ندارند. پزشکان در حال بررسی بیشترخطرات جراحی ستونفقرات در مقایسه با مزایای بالقوه آن هستند.
چشم انداز
اسپوندیلوز یک مشکل شایع است که ستونفقرات را تحت تاثیر قرار می دهد و اکثر افراد با افزایش سن احتمالاً درجاتی از اسپوندیلوز ایجاد می کنند. بسیاری از آنها علائمی را تجربه نخواهند کرد یا علائم خفیف خواهند بود. با این حال، اگر درد شدید باشد و بیحسی و ضعف بر کیفیت زندگی فرد تأثیر بگذارد، پزشک ممکن است جراحی را توصیه کند.
منبع: medicalnewstoday.com