بیماریها و راه درمان , پیشگیری بهتر از درمان , فرناز اخباری
به گزارش سایت healthline.com
دلایل کلسترول بالا شامل رژیم غذایی، سیگار کشیدن و ژنتیک است. کلسترول بالا به ندرت باعث ایجاد علائم میشود، بنابراین اگر در معرض خطر هستید، انجام غربالگریهای معمول کلسترول مهم است. کلسترول بالا یک مشکل بسیار رایج در ایالات متحده است در واقع، طبق گزارش مرکز کنترل و پیشگیری از بیماری (CDC)، نزدیک به ۹۴ میلیون بزرگسال ایالات متحده در سنین ۲۰ سال یا بیشتر دارای کلسترول بالای مرزی هستند.
با اینحال، از آنجایی که این وضعیت اغلب میتواند بدون هیچ علامت واقعی ظاهر شود، حتی ممکن است تا زمانی که به پزشک خود مراجعه نکنید، ندانید که به آن مبتلا هستید.
اگر میپرسید چه چیزی باعث کلسترول بالا میشود، اگر تشخیص داده شد چه کاری باید انجام دهید، و اگر فکر میکنید راههایی برای ازبین بردن آن وجود دارد (نکته: وجود دارد)، برای همه پاسخها به ادامه مطلب بروید.
کلسترول چیست؟
کلسترول نوعی لیپید است. یک ماده مومی شکل و چربی مانند است که در کبد بهطور طبیعی تولید میشود. برای تشکیل غشای سلولی، هورمونهای خاص و ویتامین D حیاتی است.
کلسترول در آب حل نمیشود، بنابراین نمیتواند به خودی خود از طریق خون عبور کند. برای کمک به انتقال کلسترول، کبد شما لیپوپروتئین تولید میکند.
لیپوپروتئینها ذرات ساخته شده از چربی و پروتئین هستند. آنها کلسترول و تری گلیسیرید، نوع دیگری از چربی را از طریق جریان خون شما حمل میکنند. دو شکل اصلی لیپوپروتئین عبارتند از لیپوپروتئین با چگالی کم (LDL) و لیپوپروتئین با چگالی بالا (HDL).
کلسترول LDL هر کلسترولی است که توسط لیپوپروتئینهای با چگالی کم حمل میشود. اگر خون شما حاوی کلسترول LDL بیش از حد باشد، ممکن است تشخیص داده شود که کلسترول بالا دارید. بدون درمان، کلسترول بالا ممکن است منجر به بسیاری از مشکلات سلامتی، از جمله حمله قلبی و سکته شود.
کلسترول بالا به ندرت در آغاز علائم ایجاد میکند. به همین دلیل مهم است که سطح کلسترول خود را بهطور منظم بررسی کنید.
علائم کلسترول بالا
در بیشتر موارد، کلسترول بالا یک وضعیت «بیصدا» است. معمولاً هیچ علامتی ایجاد نمیکند. بسیاری از افراد تا زمانی که دچار عوارض جدی مانند حمله قلبی یا سکته مغزی نشوند، حتی متوجه نمیشوند که کلسترول بالایی دارند.
به همین دلیل است که غربالگری معمول کلسترول مهم است. اگر ۲۰ سال یا بیشتر دارید، از پزشک خود بپرسید که آیا باید غربالگری معمول کلسترول را انجام دهید. و بدانیدکه چگونه این غربالگری میتواند بهطور بالقوه جان شما را نجات دهد.
علل کلسترول بالا
خوردن بیش از حد غذاهای حاوی کلسترول، چربیهای اشباع شده و چربیهای ترانس ممکن است خطر ابتلا به کلسترول بالا را افزایش دهد. زندگی با چاقی نیز میتواند خطر ابتلا را افزایش دهد. سایر عوامل سبک زندگی که میتوانند در افزایش کلسترول نقش داشته باشند عبارتند از کم تحرکی و سیگار کشیدن.
ژنتیک شما همچنین میتواند بر شانس ابتلا به کلسترول بالا تأثیر بگذارد. ژنها از والدین به فرزندان منتقل میشوند. ژنهای خاصی به بدن کمک میکند که چگونه کلسترول و چربیها را پردازش کند. اگر والدین شما کلسترول بالایی دارند، ممکن است شما نیز در خطر ابتلا به آن باشید.
در موارد نادر، کلسترول بالا ناشی از هیپرکلسترولمی خانوادگی است. این اختلال ژنتیکی از حذف LDL توسط بدن شما جلوگیری میکند. بر اساس یافته موسسه ملی تحقیقات ژنوم انسانی، اکثر بزرگسالان مبتلا به این بیماری دارای سطح کلسترول کلی بالای ۳۰۰ میلیگرم در دسیلیتر و سطوح LDL بالای ۲۰۰ میلیگرم در دسیلیتر هستند.
سایر بیماریها مانند دیابت و کمکاری تیروئید نیز ممکن است خطر ابتلا به کلسترول بالا و عوارض مرتبط را افزایش دهند.
کلسترول LDL یا «کلسترول بد»
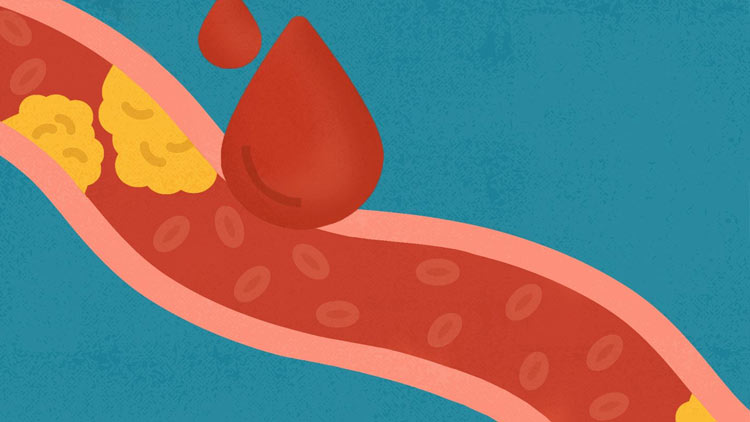
کلسترول LDL اغلب «کلسترول بد» نامیده میشود. کلسترول را به شریانهای شما میرساند. اگر سطح کلسترول LDL شما بیش از حد بالا باشد، میتواند روی دیواره رگهای شما رسوب کند.
این تجمع به عنوان پلاک کلسترول نیز شناخته میشود. این پلاک میتواند شریانهای شما را باریک کند، جریان خون شما را محدود کند و خطر لخته شدن خون را افزایش دهد. اگر لخته خون شریان قلب یا مغز شما را مسدود کند، می تواند باعث حمله قلبی یا سکته شود.
کلسترول HDL یا «کلسترول خوب»
کلسترول HDL گاهی اوقات «کلسترول خوب» نامیده میشود. این به بازگشت کلسترول LDL به کبد کمک میکند تا از بدن شما خارج شود. این به جلوگیری از تجمع پلاک کلسترول در شریانهای شما کمک میکند. وقتی سطح کلسترول HDL سالمی دارید، میتواند به کاهش خطر لخته شدن خون، بیماری قلبی و سکته کمک کند.
تریگلیسیرید، نوع متفاوتی از لیپیدها
تریگلیسیرید نوع دیگری از چربی است. آنها با کلسترول متفاوت هستند. در حالی که بدن شما از کلسترول برای ساخت سلولها و هورمونهای خاص استفاده میکند، از تریگلیسیرید به عنوان منبع انرژی استفاده میکند.
وقتی کالری بیشتری از آنچه بدنتان میتواند فورا مصرف کند میخورید، آن کالریها را به تریگلیسیرید تبدیل میکند. تریگلیسیرید را در سلولهای چربی شما ذخیره میکند. همچنین از لیپوپروتئینها برای گردش تریگلیسیرید در جریان خون استفاده میکند.
اگر بهطور منظم کالری بیشتری از آنچه بدنتان میتواند مصرف کند مصرف کنید، ممکن است سطح تریگلیسیرید شما خیلی بالا برود. این میتواند خطر ابتلا به چندین مشکل سلامتی، از جمله بیماری قلبی و سکته را افزایش دهد.
پزشک شما میتواند از یک آزمایش خون ساده برای اندازهگیری سطح تریگلیسیرید و همچنین سطح کلسترول شما استفاده کند.
سطح کلسترول خود را بررسی کنید
اگر ۲۰ سال یا بیشتر دارید، انجمن قلب آمریکا توصیه میکند که سطح کلسترول خود را حداقل هر ۴ تا ۶ سال یک بار بررسی کنید. اگر سابقه کلسترول بالا یا سایر عوامل خطر بیماری قلبی عروقی دارید، ممکن است پزشک شما را تشویق کند که سطح کلسترول خود را بیشتر آزمایش کنید.
پزشک شما میتواند از پانل لیپیدی برای اندازهگیری سطح کلسترول تام، و همچنین کلسترول LDL، کلسترول HDL و تریگلیسیرید شما استفاده کند. سطح کلسترول کل شما مقدار کل کلسترول خون شما است. این شامل کلسترول LDL و HDL است.
اگر سطح کلسترول تام یا کلسترول LDL شما بیش از حد بالا باشد، ممکن است پزشک کلسترول بالا برای شما تشخیص دهد. زمانی که سطح LDL شما بسیار بالا و سطح HDL شما بسیار پایین باشد، کلسترول بالا می تواند خطرناک باشد.
نمودار سطح کلسترول
تشخیص کلسترول بالا بهطور خودکار به این معنی نیست که دارو مصرف خواهید کرد. اگر پزشک شما برای شما دارو تجویز کند، عوامل مختلفی ممکن است بر نوع دارویی که توصیه میکند تأثیر بگذارد.
با در نظر گرفتن این موضوع، اکثر پزشکان از اندازهگیری های کلی برای تصمیمگیری در مورد برنامههای درمانی استفاده میکنند. آنها ممکن است این اندازهگیریها را بهعنوان کلسترول مطلوب، مرزی بالا یا کلسترول بالا دستهبندی کنند.
بر اساس کتابخانه ملی پزشکی، کلسترول کل اکثر بزرگسالان را میتوان به صورت زیر دسته بندی کرد:
|
کلسترول کلی
|
دستهبندی
|
|
کمتر از ۲۰۰ میلیگرم بر دسیلیتر
|
نرمال
|
|
۲۰۰-۲۳۹ میلیگرم بر دسیلیتر
|
لب مرز
|
|
۲۴۰ میلیگرم بر دسیلیتر و بالاتر
|
بالا
|
کتابخانه ملی پزشکی همچنین سطوح بالای کلسترول LDL (“بد”) را بهینه ارائه میدهد.
|
سطح کلسترول LDL
|
دستهبندی
|
|
کمتر از ۱۰۰ میلیگرم بر دسیلیتر
|
بهینه
|
|
۱۰۰-۱۲۹
|
نزدیک بهینه
|
|
۱۳۰-۱۵۹
|
لب مرز
|
|
۱۶۰-۱۸۹
|
بالا
|
|
بالاتر از ۱۹۰
|
خیلی بالا
|
باز هم این اندازهگیریها کلی هستند. قبل از تصمیمگیری در مورد برنامه درمانی، شما و پزشکتان سایر عوامل شخصی را در نظر خواهید گرفت.
دستورالعمل های اخیر برای سطح کلسترول سالم
بدن شما برای عملکرد صحیح به مقداری کلسترول از جمله مقداری LDL نیاز دارد. اما اگر سطح LDL شما خیلی بالا باشد، میتواند خطر ابتلا به مشکلات جدی سلامتی را افزایش دهد.
در سال ۲۰۱۸، کالج آمریکایی متخصصان قلب و انجمن قلب آمریکا توصیههای خود را برای درمان کلسترول بالا به روز کردند.
طبق دستورالعملهای جدید، علاوه بر سطح کلسترول، توصیههای درمانی سایر عوامل خطر بیماریهای قلبی، مانند سابقه خانوادگی و سایر مسائل سلامتی را تجزیه و تحلیل میکنند. دستورالعملها از همه این عوامل برای در نظر گرفتن شانس کلی فرد برای ایجاد عوارض در طول ۱۰ سال آینده استفاده میکنند.
عوامل خطر برای کلسترول بالا
اگر:
- چاق باشید.
- مقدار زیادی چربیهای اشباع و ترانس مانند چربیهای موجود در فستفودها مصرف کنید.
- فعالیت بدنی محدودی داشته باشید.
- محصولات تنباکویی مصرف کنید.
- سابقه خانوادگی کلسترول بالا داشته باشید.
- مبتلا به دیابت، بیماری کلیوی یا کمکاری تیروئید هستید.
افراد در هر سن، جنسیت و قومیت ممکن است کلسترول بالایی داشته باشند.
عوارض کلسترول بالا
بدون درمان، کلسترول بالا میتواند باعث ایجاد پلاک در شریانهای شما شود. با گذشت زمان، این پلاک میتواند شریانهای شما را باریک کند که در نهایت منجر به آترواسکلروز شود.
آترواسکلروز یک بیماری جدی است. میتواند جریان خون را از طریق شریانها محدود کند. همچنین خطر ایجاد لختههای خونی خطرناک را افزایش میدهد.
آترواسکلروز می تواند منجر به بسیاری از عوارض تهدید کننده زندگی شود، مانند:
- سکته؛
- حمله قلبی؛
- آنژین صدری، یا درد قفسه سینه؛
- فشارخون بالا؛
- بیماری عروق محیطی؛
- بیماری مزمن کلیوی.
کلسترول بالا همچنین میتواند باعث عدم تعادل صفرا شود و خطر ابتلا به سنگ کیسه صفرا را افزایش دهد. راههای دیگری که کلسترول بالا میتواند بر بدن شما تأثیر بگذارد را بشناسید.
چگونه کلسترول را کاهش دهیم
اگر کلسترول بالا دارید، پزشک ممکن است تغییرات سبک زندگی را برای کمک به کاهش آن توصیه کند. بهعنوان مثال، آنها ممکن است تغییراتی را در رژیم غذایی، عادات ورزشی یا سایر جنبههای برنامه روزانه شما توصیه کنند. اگر سیگار میکشید، احتمالاً به شما توصیه میکنند که آن را ترک کنید. پزشک شما همچنین ممکن است داروها یا درمانهای دیگری را برای کمک به کاهش سطح کلسترول شما تجویز کند. در برخی موارد ممکن است شما را برای مراقبت بیشتر به متخصص ارجاع دهند.
کاهش کلسترول از طریق رژیم غذایی
برای کمک به دستیابی و حفظ سطح کلسترول سالم، پزشک ممکن است تغییراتی را در رژیم غذایی شما توصیه کند.
بهعنوان مثال، آنها ممکن است به شما توصیه کنند:
- مصرف غذاهای حاوی کلسترول، چربیهای اشباع شده و چربیهای ترانس را محدود کنید.
- منابع پروتئین بدون چربی مانند مرغ، ماهی و حبوبات را انتخاب کنید.
- طیف گستردهای از غذاهای پر فیبر مانند میوهها، سبزیجات و غلات کامل را بخورید.
- به جای غذاهای سرخ شده، غذاهای پخته، آب پز، بخارپز، کبابی و برشته را انتخاب کنید.
- در صورت امکان از فستفود و غذاهای شیرین و از پیش بستهبندی شده خودداری کنید.
غذاهایی که دارای کلسترول، چربیهای اشباع شده یا چربیهای ترانس هستند عبارتند از:
- گوشت قرمز، زرده تخم مرغ، و محصولات لبنی پرچرب؛
- غذاهای فرآوری شده با چربی یا روغن پالم؛
- غذاهای سرخ شده مانند چیپس سیبزمینی، حلقههای پیاز و مرغ سرخ شده؛
- برخی از محصولات پخته شده، مانند برخی از کلوچهها و شیرینیها.
خوردن ماهی و سایر غذاهای حاوی اسیدهای چرب امگا ۳ نیز ممکن است به کاهش سطح LDL شما کمک کند. بهعنوان مثال، ماهی قزلآلا، ماهی خال مخالی و شاه ماهی منابع غنی امگا ۳ هستند. گردو، بادام، دانه کتان آسیاب شده و آووکادو نیز حاوی امگا ۳ هستند.
داروهای کلسترول
در برخی موارد، پزشک ممکن است داروهایی برای کمک به کاهش سطح کلسترول شما تجویز کند.
استاتینها رایجترین داروهایی هستند که برای کلسترول بالا تجویز میشوند. آنها مانع از تولید کلسترول بیشتر در کبد شما میشوند.
نمونههایی از استاتینها عبارتند از:
- آتورواستاتین (لیپیتور)؛
- فلوواستاتین (لسکول)؛
- روزوواستاتین (کرستور)؛
- سیمواستاتین (Zocor).
پزشک شما همچنین ممکن است داروهای دیگری را برای کلسترول بالا تجویز کند، مانند:
- نیاسین؛
- رزینها یا مواد جداکننده اسید صفراوی، مانند کولسوالام (ولچول)، کلستیپول (کولستید)، یا کلستیرامین (پروالیت)
- مهارکنندههای جذب کلسترول، مانند ezetimibe (Zetia)
- مهارکنندههای PCSK9، مانند alirocumab (Praluent) و evolocumab (Repatha)
برخی از محصولات حاوی ترکیبی از داروها برای کمک به کاهش جذب کلسترول بدن از غذاها و کاهش تولید کلسترول در کبد هستند. یک مثال ترکیبی از ازتیمیب و سیمواستاتین (ویتورین) است.
درمانهای خانگی برای کاهش کلسترول بهطور طبیعی
در برخی موارد، ممکن است بتوانید سطح کلسترول خود را بدون مصرف دارو کاهش دهید. به عنوان مثال، ممکن است داشتن یک رژیم غذایی مغذی، ورزش منظم، و اجتناب از سیگار کشیدن و محصولات تنباکو کافی باشد.
برخی افراد همچنین ادعا میکنند که برخی مکملهای گیاهی و تغذیهای ممکن است به کاهش سطح کلسترول کمک کند.
به عنوان مثال،:
- سیر؛
- زالزالک؛
- گون؛
- برنج مخمر قرمز؛
- مکملهای گیاهی استرول و استانول؛
- پسیلیوم بور، که در پوسته دانه پسیلیوم یافت میشود؛
- دانه کتان آسیابشده.
با این حال، سطح شواهد حمایت از این ادعاها متفاوت است. همچنین، سازمان غذا و دارو (FDA) هیچ یک از این محصولات را برای درمان کلسترول بالا تایید نکرده است. تحقیقات بیشتری لازم است تا بدانیم آیا آنها میتوانند به درمان این بیماری کمک کنند یا خیر.
همیشه قبل از مصرف هر گونه مکمل گیاهی یا غذایی با پزشک خود صحبت کنید. در برخی موارد، آنها ممکن است با داروهای دیگری که مصرف میکنید تداخل داشته باشند.
چگونه از کلسترول بالا جلوگیری کنیم
شما نمیتوانید عوامل خطر ژنتیکی کلسترول بالا را کنترل کنید. با این حال، عوامل سبک زندگی قابل مدیریت هستند.
برای کاهش خطر ابتلا به کلسترول بالا:
- رژیم غذایی مغذی داشته باشید که کلسترول و چربی حیوانی پایینی داشته باشد و فیبر بالایی داشته باشد.
- از مصرف زیاد الکل خودداری کنید.
- وزن میانگین را حفظ کنید.
- به طور منظم تمرین کن.
- از سیگار کشیدن خودداری کنید.
توصیههای پزشک خود را برای غربالگری معمول کلسترول دنبال کنید. اگر در معرض خطر کلسترول بالا یا بیماری عروق کرونر قلب هستید، احتمالاً شما را تشویق میکنند که سطح کلسترول خود را بهطور منظم آزمایش کنید.
نتیجهگیری:
در بیشتر موارد، کلسترول بالا هیچ علامتی ندارد. اما بدون درمان، کلسترول بالا میتواند باعث مشکلات جدی سلامتی شود. خبر خوب این است که پزشک میتواند به شما در مدیریت این وضعیت کمک کند و در بسیاری از موارد می تواند به شما در جلوگیری از عوارض کمک کند.
برای اطلاع از داشتن کلسترول بالا، از پزشک خود بخواهید که سطح کلسترول شما را آزمایش کند، به خصوص اگر ۲۰ سال یا بیشتر دارید. اگر تشخیص دادند که کلسترول بالا دارید، از آنها در مورد گزینههای درمانی خود بپرسید.
برای کاهش خطر عوارض ناشی از کلسترول بالا، عادات سبک زندگی سالم را تمرین کنید و از برنامه درمانی توصیه شده پزشک خود پیروی کنید.
خوردن یک رژیم غذایی متعادل، ورزش منظم و اجتناب از محصولات تنباکو ممکن است به شما در دستیابی و حفظ سطح کلسترول سالم کمک کند. همچنین میتواند به کاهش خطر عوارض ناشی از کلسترول بالا کمک کند.
منبع: healthline.com